编者按
在近期圆满落幕的第一届长三角心血管代谢管理多学科学术会议上,武汉大学人民医院黄恺教授以“中国居民糖代谢负担现状”为题展开了精彩报告。报告系统梳理了我国糖代谢异常的严峻流行病学态势、疾病负担,并聚焦2型糖尿病(T2DM)的精准分型、诊断标准优化及风险综合管理等,为应对这一重大公共卫生挑战提供了深刻的数据洞见与科学策略。

一、警钟长鸣:我国糖代谢异常的严峻负担与心血管风险 糖尿病的全球流行已达到惊人水平——2025年全球11.1%的成人(20~79岁)罹患糖尿病,其造成的疾病负担不容小觑。伤残调整生命年(DALY)——综合了因早逝所致的寿命损失年(YLL)和因伤残引起的健康寿命损失年(YLD),是衡量疾病负担的核心指标。数据显示,尽管从年龄标准化的疾病负担率来看,我国并非最高,但庞大的人口基数使得糖尿病DALY位居首位(图1)[1]。这表明,糖代谢异常已成为影响我国国民健康和生命质量的重大阻碍。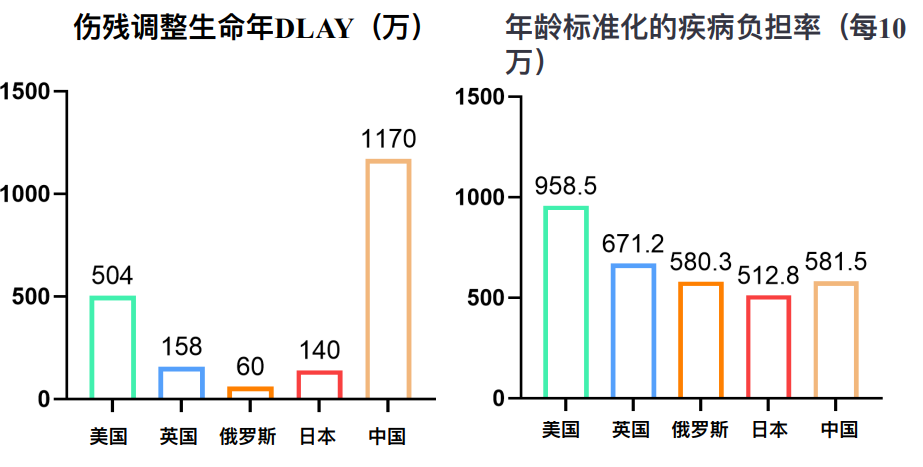
图1.糖尿病对主要国家居民的疾病负担影响
过去四十年来,我国经历了一场代谢性疾病的“海啸”,代谢性疾病呈现爆发式增长,已构成重大的公共卫生挑战。数据显示,我国现有糖尿病患者1.4亿,糖尿病前期人群高达4.2亿,同时伴有高脂血症患者4.0亿,肥胖人群2.4亿[2]。相比于血糖正常的人群,糖尿病前期和糖尿病人群呈现明显的特征:收入较低、教育程度较低、常饮酒、高体重指数(BMI)[3]。这些庞大的数字、不尽如人意的特征共同构成了一个巨大的心血管代谢疾病风险池。
糖代谢异常——糖尿病和前糖尿病均增加全因和心血管死亡,严重影响预期寿命(图2)[3]。研究表明,心血管疾病(CVD)是糖尿病和糖尿病前期患者的首要死因,均超过40%[3]。从另一角度来看,在我国所有心血管死亡事件中,高达70%的患者伴有糖尿病或糖尿病前期。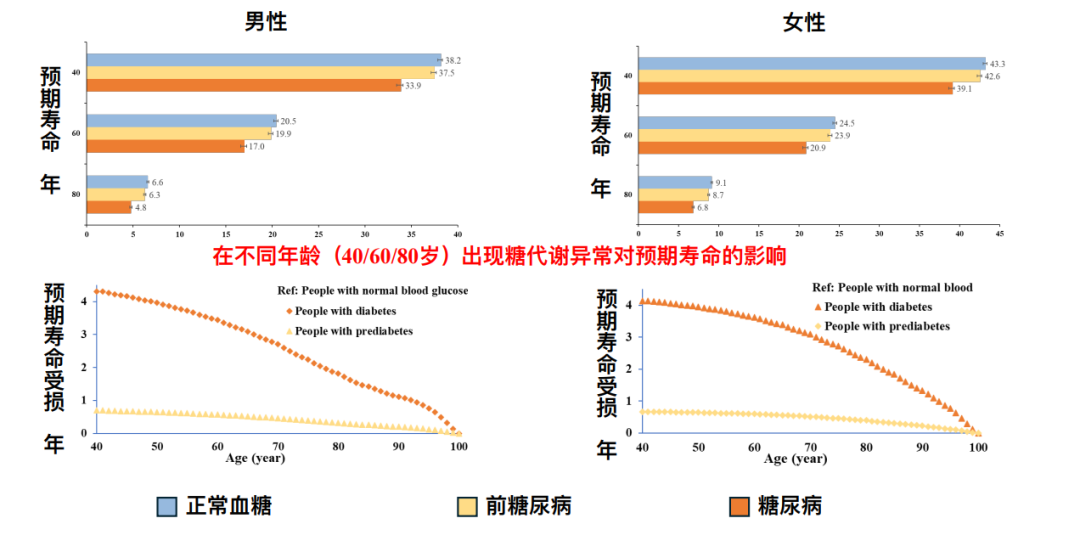
图2. 糖代谢异常对预期寿命的影响
三、精准分型:DDRTree算法解码2型糖尿病的异质性
T2DM并非单一疾病,其临床表型与并发症风险存在显著个体差异——有人偏瘦即发病,有人伴随严重肥胖;有人易发生心血管并发症,有人则以肾脏并发症为主。然而,传统方法多采用“硬性分类”,难以反映患者表型在个体间的连续渐变特征,也无法充分揭示疾病的复杂异质性;而精准揭示这种异质性,有助于推进个体化诊疗与长期风险管理。
为揭示这种异质性,黄恺教授团队依托全国代表性人群队列(CCDRFS)——纳入10 091名新发T2DM患者,运用判别降维树(DDRTree)算法,将常规临床指标转化为直观的“树状图谱”,首次实现了中国T2DM人群代谢风险异质性的可视化呈现与精准分型[4]。
研究采用7项常规临床指标——BMI、收缩压(SBP)、舒张压(DBP)、糖化血红蛋白(HbA1c)、高密度脂蛋白(HDL)、总胆固醇及甘油三酯,将T2DM的异质性摆在1张可解释的连续性地图上(图3)。图谱上的每个点代表具有特定表型特征的个体,混合特征的患者位于主树干中心,极端表型逐渐延伸至树梢,从而更清晰地呈现糖尿病的异质性,避免了传统“硬性分类”的局限。
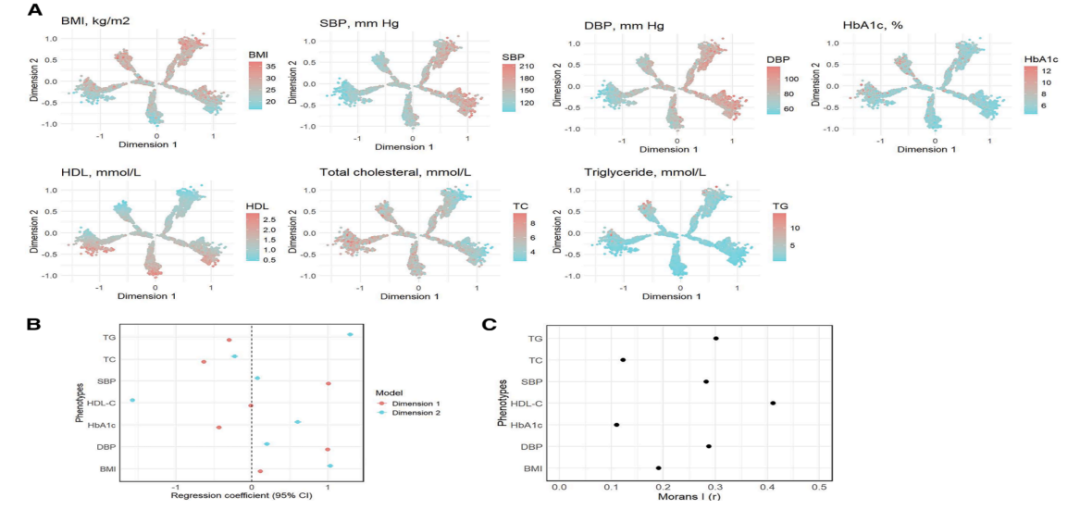
图3. 基于DDRTree算法构建的T2DM异质性可视化图谱
研究发现,中国T2DM人群不同表型与死亡风险呈现显著差异(图4):
位于树右侧的患者:表现为血压升高和肥胖,CVD和全因死亡风险显著升高;癌症死亡风险分布与全因死亡相似,但未达到统计学显著性。
位于树左上部的患者:表现为HbA1c升高、血脂异常(总胆固醇、甘油三酯升高且高密度胆固醇降低)及中度肥胖,糖尿病酮症酸中毒/昏迷死亡风险最高。
位于树左下部的患者:表现为较高的高密度胆固醇和总胆固醇水平,慢性阻塞性肺疾病(COPD)死亡风险显著升高。
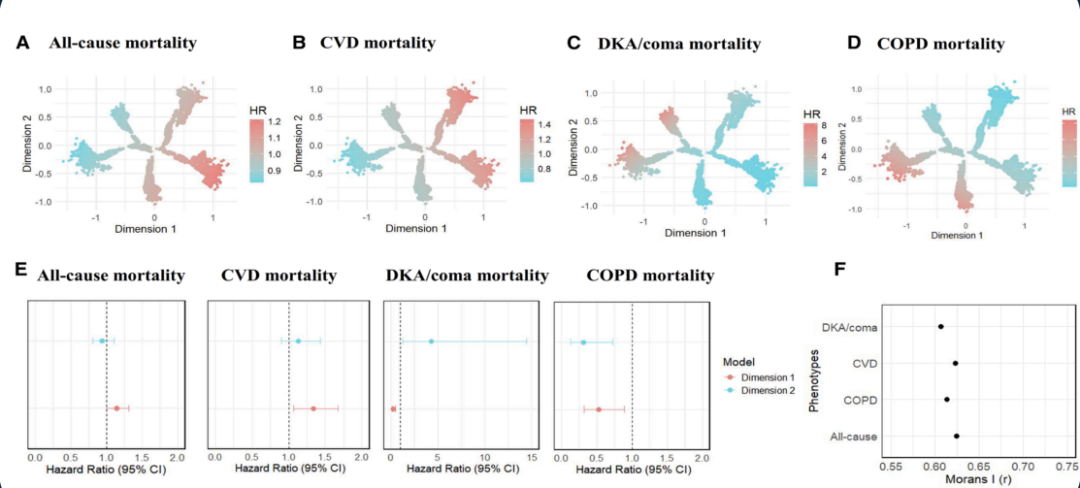
图4. 新诊断T2DM全因及特定死因死亡风险异质性的可视化
另外,在基于UK Biobank新发糖尿病人群的验证分析中,各特定死因死亡风险分布总体与CCDRFS一致。但CVD死亡高风险主要集中在肥胖、血脂异常并伴有中度高血糖的人群中,这与中国人群中CVD死亡高风险主要由血压升高和肥胖驱动略有不同。这些结果不仅部分验证了中国人群研究的发现,也揭示了中国糖尿病人群特有的风险模式,尤其是血压与心血管死亡风险之间的关联更为突出。
四、诊断博弈:FPG、2hPG与HbA1c预后价值的再评估
鉴于T2DM在确诊时已有约50%的胰岛β细胞功能丧失,早期筛查与诊断至关重要。目前,空腹血糖(FPG)、餐后2小时血糖(2hPG)和HbA1c是诊断糖尿病前期的三大标准。然而,这三种标准识别的人群重叠度有限,三者均异常的比例仅为5.9%[5]。
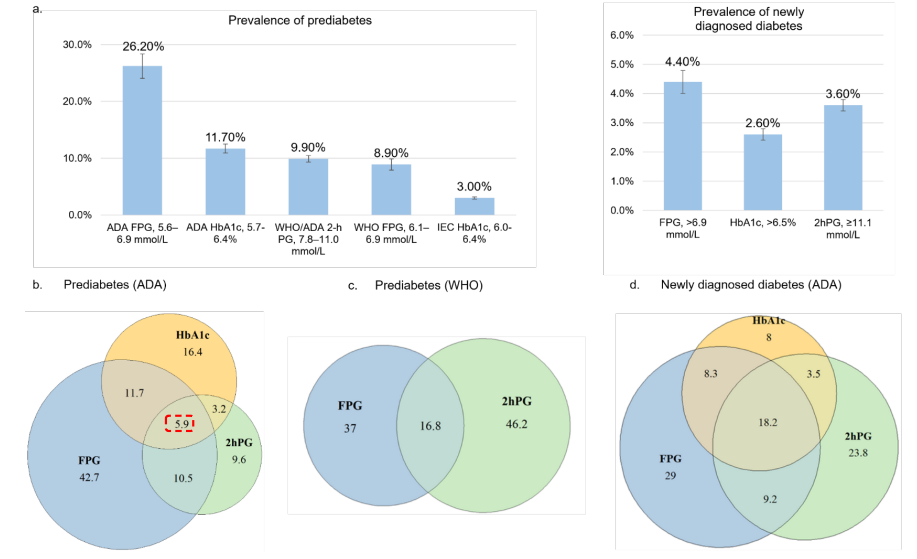
图5. 不同诊断标准下前糖尿病流率
更重要的是,不同诊断标准的预后价值存在巨大差异。研究发现,单纯由FPG升高定义的前糖尿病,与额外死亡风险并无显著关联。相比之下,由2hPG或HbA1c升高定义的前糖尿病,则与全因死亡及心血管死亡风险显著增加相关。特别是符合2hPG标准的个体,无论其他指标如何,其全因死亡风险均显著升高。这凸显了2hPG在识别高风险人群中的独特价值,提示临床筛查不应仅依赖FPG[5]。由2hPG和HbA1c定义的前糖尿病与预期寿命缩短(1.1~2.3年)相关,而这些寿命损失主要由心血管疾病死亡导致。
五、综合致胜:多维风险控制对逆转寿命损失的关键作用
面对糖代谢异常带来的严峻挑战,综合风险管理是逆转不良预后、延长健康寿命的“金钥匙”。一项覆盖中国慢病危险因素监测人群(CCDRFS)、美国国家健康与营养调查(US NHANES)、英国生物银行(UK Biobank)三大队列的重磅研究,揭示了危险因素控制达标与糖尿病患者预期寿命之间的关联。
本研究针对六项常见危险因素的控制达标情况展开分析,具体包括:血糖达标(HbA1c<7.0%)、血压达标(SBP<140 mmHg)、血脂达标(TG<1.7 mM且HDL-C达标)、健康体重(BMI达标)、从不吸烟、规律体力活动(每周≥150分钟)。研究结果振奋人心:对危险因素控制良好的T2DM患者(未达标危险因素≤1项),其预期寿命与非糖尿病人群相当。然而,控制极差(未达标危险因素≥5项)的患者,死亡风险是非糖尿病人群的2倍以上,预期寿命大幅缩短6~9年[6]。
但现实情况不容乐观:在综合达标率(即满足≥5个达标因素)方面,我国CCDRFS队列仅为16.0%。这充分表明,尽管综合管理是改善预后的必由之路,但当前实践仍存在极大的提升空间,亟需借助公共卫生政策与医疗体系的干预,强化对多重风险因素的协同管理。
结语
综上所述,我国正面临由糖代谢异常驱动的沉重疾病负担,其中心血管事件是导致过早死亡的主要推手。T2DM的高度异质性亟待超越传统分类的精准诊疗模式,而前瞻性地重估前糖尿病诊断维度,特别是强化2hPG和HbA1c的筛查地位,是实现疾病关口前移的战略要点。最终,全面的危险因素综合管理是逆转T2DM患者不良预后、使其回归正常寿命轨迹的根本途径。鉴于当前普遍存在的管理差距,通过强有力的公共卫生政策与持续优化的医疗体系干预,全面强化心血管代谢风险的综合管理,已是刻不容缓的时代命题。
专家简介
黄恺教授
武汉大学人民医院
医学博士,心血管内科主任医师,二级教授,博士生导师
武汉大学人民医院(湖北省人民医院)党委书记。
教育部长江学者特聘教授、国家卫生健康突出贡献中青年专家、湖北省医学领军人才(第一层次)、美国心脏病学院Fellow(FACC)、代谢异常和血管衰老湖北省重点实验室主任、湖北省代谢性心血管疾病临床医学研究中心主任。兼任中国医师协会高血压专委会和胸痛专委会常委、中华医学会心血管分会委员、湖北省预防医学会副会长、湖北省医学会内科学分会主任委员、国家胸痛中心专家委员会副主席、湖北省胸痛中心联盟主席、《中华心血管病杂志(网络版)》副主编、《中国医学前沿杂志电子版》副主编。主要从事代谢异常相关心血管疾病的临床与研究工作。主持二十余项国家和省部级重大和重点项目研究,在国际著名期刊上共发表SCI 论文160余篇,并获多项国家发明专利。主持的研究先后荣获湖北省科技进步一等奖、中华医学科技奖一等奖、湖北省自然科学一等奖(均排名第一) 。2024年被评为“华中卓越学者”, 2022荣获第五届人民名医“卓越建树”称号。
参考文献:
1.Lancet, 2023,402(10397): 203-234.
2.Diabetes Obes Metab. 2023.
3.Diabetes Care 2024;47(11):1-9.
4.Cell Rep Med, 2025 Sep 19:102367.
5.Mil Med Res 2026.Mil Med Res 2025 Dec 5;12(1):89.


我要留言