编者按:
38岁女性,有高血压和冠心病病史,3年前曾因急性心肌梗死接受介入治疗,此后无症状。然而,当这位年轻女性再次出现胸闷时,临床决策变得不再简单——症状仅发生在进食后,打嗝可缓解,运动能力却近乎正常。这究竟是心绞痛复发,还是消化道问题?是强化药物治疗,还是积极检查?如果检查,选择无创还是有创?
2026年美国心脏病学会年会(ACC)上的一个病例报告,生动呈现了这一临床困境。华盛顿大学Connor Tice医生以这例看似普通、实则充满“灰色地带”的病例,引导与会者重新思考稳定型心绞痛的风险分层与检查策略。
让我们一同回到会议现场,参与互动投票,共同揭开这例不典型胸闷背后的真相。

病例简介
一位年轻的“心绞痛”患者
患者为38岁女性,有高血压和冠心病病史。
患者3年前因“气短和腹痛”就诊于巴基斯坦当地医院。当时的冠状动脉造影显示:左前降支中段急性血栓闭塞;右冠状动脉存在“残余病变”。
心脏超声:射血分数38%,左前降支供血区域室壁运动异常,合并中度主动脉瓣反流。
诊断为:“急性ST段抬高型心肌梗死(STEMI)”,行球囊扩张治疗后症状改善出院。
患者出院后长期服用阿司匹林+氯吡格雷双联抗血小板,阿托伐他汀降脂,达格列净降糖,比索洛尔+沙库巴曲缬沙坦联合降压治疗,在巴基斯坦接受随访,无复发症状,未复查心脏超声。
患者近期移居美国,1个月前曾因胸痛至急诊就诊,检查发现血压升高。患者自述因降压药中断所致。
当前就诊
症状扑朔迷离
患者初诊建立医疗档案时,自诉无症状,日常规律进行步行锻炼。
心脏超声提示:功能正常(射血分数54%),无室壁运动异常,瓣膜正常。血脂:总胆固醇100 mg/dL,低密度脂蛋白47 mg/dL,脂蛋白(a)待查。
患者就诊时明确表达希望停止用药。
2~3周前,患者出现新的症状——“进食后左胸压榨感,走20步即感呼吸困难,打嗝可缓解症状”。患者诉该症状只在进食后发生,如果不吃东西,运动功能没有影响(能轻松爬上7层楼)。
临床决策困境
下一步怎么办?
这是一例有既往心肌梗塞病史的稳定型心绞痛患者,但其临床症状令人困惑——进食诱发、打嗝缓解、运动能力近乎正常,提示症状可能因胃肠道因素所致。
问题1:69%的参会者选择了B(积极检查);问题2有59%的参会者选择了A(无创检查),36%选择了B(有创检查)。
谜底揭晓
从负荷试验到介入治疗
经过现场热烈的讨论之后,Tice医生揭晓了谜底,解释了他们团队后续进行的检查结果与治疗决策。
Tice医生团队最初决定先进行无创的运动负荷试验,以客观评估患者的心肌缺血情况。因此患者接受了核素心肌灌注显像(SPECT)。
检查结果显示:前壁中段至心尖部存在一个非常大的可逆性灌注缺损,伴有显著的可逆性改变,高度提示心肌缺血。此外,患者还出现了明显的短暂性缺血性心脏扩张(图1)。
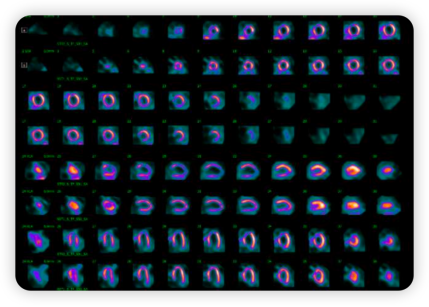
图1.患者的核素心肌灌注显像(SPECT)结果
鉴于患者在运动过程中即诱发了典型症状,治疗团队评估继续运动负荷试验风险过高,因此直接进入有创评估流程——冠状动脉造影。结果显示:左主干远端存在三分叉病变(图2),属于高危解剖类型。
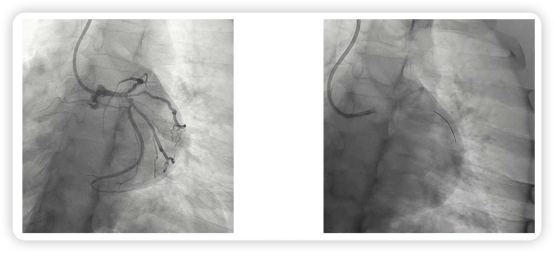
图2.患者冠状动脉造影结果
面对这一高危解剖结果,患者面临两种血运重建方案的选择:外科搭桥与经皮冠状动脉介入治疗。患者经综合考虑后选择了非外科路径——经皮冠状动脉介入治疗。术后患者恢复良好。
结语
在不确定性中寻找确定性
华盛顿大学Tice医生展示的这例病例,精准刻画了门诊胸痛评估中的典型困境:患者有明确冠心病史,但新发症状又存在非典型特征。这种“灰色地带”表现,恰恰是临床决策最具挑战性的场景。
对于心血管专科医生,本病例提供的实战启示值得参考:
重视风险分层:冠心病高危人群即便症状不典型,也应进行全面评估。
优化检查策略:结合临床特征个体化选择无创/有创检查,对于已知“残余病变”者,直接有创检查可能是更优选择。
把握“灰色地带”:当症状不典型但风险特征较高时,应避免简单归为非心源性,可心源性与消化道病因同步评估。
在稳定型心绞痛的评估中,临床医生应在循证框架下,结合个体化判断,才能在不确定性中为患者找到最合适的决策路径。
参考文献:Tice C. Case Presentation: Chest Pain in the Outpatient Setting. Presented at: American College of Cardiology Annual Scientific Session (ACC.26); March 29-31, 2026; NEW ORLEANS.





我要留言