编者按
2023 年美国心脏协会(AHA)首次提出 “心肾代谢(CKM)综合征” 这一全新概念,标志着慢病管理正式进入 “多学科协同” 的新时代。CKM综合征以代谢异常为核心,串联心血管疾病(CVD)、慢性肾脏病(CKD)等多种慢病,具有“疾病叠加越重、风险越高”的特征,对临床诊疗提出了跨学科的新挑战。2025年11月28~30日,中国(广西)-东盟心血管学术会议在南宁顺利举办,在心肾代谢多学科分论坛上,厦门大学附属中山医院肾内科徐波教授围绕《CKM 综合征理念的临床实践与管理模式探讨》,结合分阶段干预框架、典型病例诊治流程、肾保护理念推广与厦门 “多学科协作模式(MDT) + 三师共管+中西医结合共治” 的实践模式,分享了CKM从理念落地到全程管理的经验。

CKM 综合征管理:
综合管理正逐渐成为慢病管理的趋势
1. 定义与风险:疾病越多,预后越差
2023年美国心脏协会(AHA)发布主席建议(presidential advisory),重新定义了心血管疾病的风险、预防和管理,提出了心肾代谢(CKM)综合征这一新概念[1]。
CKM定义:CKM综合征是一种全身性疾病,以代谢性危险因素(肥胖、糖尿病)、CKD和CVD(心衰、房颤、冠心病、卒中和外周动脉疾病)之间的病理生理相互作用为特征,可导致多器官功能障碍和较高的心血管不良结局风险。CKM综合征既包括存在代谢性危险因素和/或CKD的CVD风险人群,也涵盖可能继发或伴发于代谢性危险因素或CKD的CVD现患个体。
流行病学研究表明CKM疾病间存在多向联系。研究发现[2-3],伴有T2DM或CKD的患者心肌梗死、心力衰竭、肾脏替代治疗和死亡的发生率更高,且在同时伴有T2DM和CKD的患者中上述结局的发生率最高。即一种疾病会增加其他疾病的发病风险,改善其中一种疾病可以改善另外两种疾病的预后,提示这三大疾病不应仅作为单独的疾病,三者应视为一种关联密切的综合征。
2.病理生理
心肾代谢疾病经常共存,且涉及多种共同的病理生理机制[4]。CKM综合征最常见的病因是脂肪组织过多、脂肪组织功能障碍或两者兼而有之。与脂肪组织功能障碍相关的多种病理过程会导致胰岛素抵抗,最终导致高血糖。炎症、氧化应激、胰岛素抵抗和血管功能障碍是导致新陈代谢风险因素、肾脏疾病进展、心肾相互作用增强和心血管疾病发展的核心过程。代谢风险因素和慢性肾病通过多种直接和间接途径进一步诱发心血管疾病。
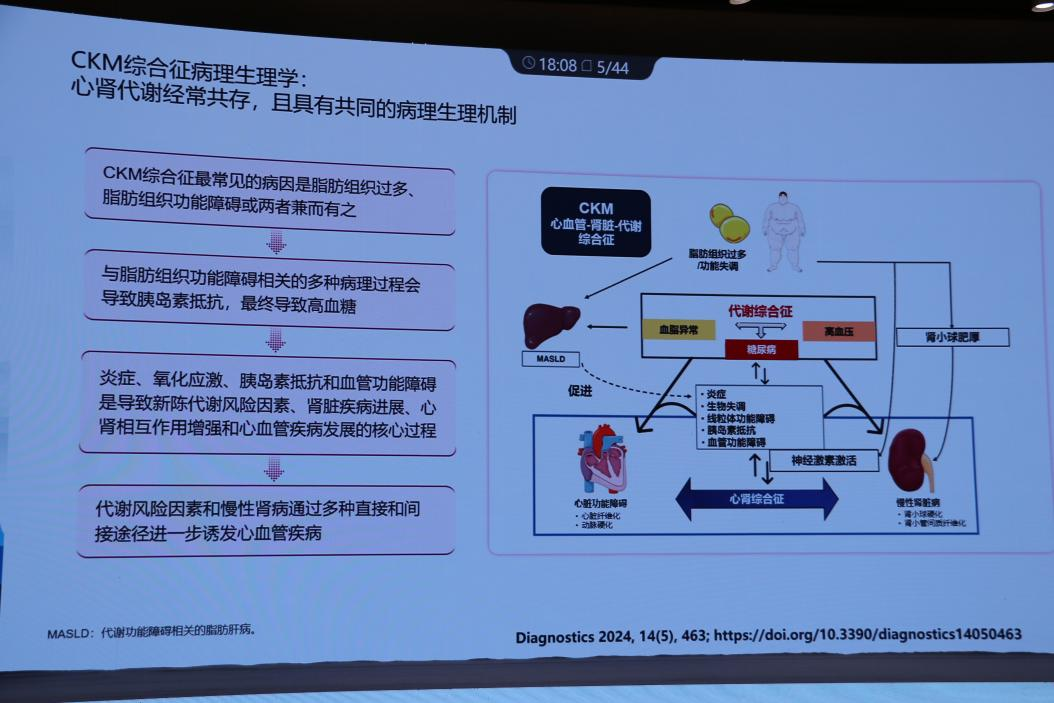
图1 CKM综合征的病理生理机制
3. 分阶段管理:从0期预防到4期个体化干预
CKM综合征是一种慢性进行性疾病,早期发现和早期干预往往与更大的临床获益相关[5-6]。因此,徐波教授强调,从0期开始即应进行适当的管理,以促进全生命周期的心肾代谢健康。

图2 CKM的分期管理
一例复杂临床病例启示:
单一科室难以应对跨系统慢病
徐波教授为我们分享了一例57岁男性患者的完整诊疗经过,具象化呈现了CKM综合征的管理难点、新药价值与依从性代价:
一位57岁的男性患者,因水肿伴腹胀入住肾内科。初步问诊发现关键信息:患者虽有 6 年糖尿病病史和 40 年乙肝病史,但均未接受规范治疗,入院时“发现高血压2天” 实为长期隐匿未诊治的结果。
入院检查显示,患者存在大量蛋白尿、低蛋白血症,符合肾病综合征诊断。进一步评估发现,其病情涉及多系统:糖尿病与乙肝均可能引发肾损害,血、尿相关轻链指标异常提示需排查血液系统疾病,重度水肿伴腹胀、容量负荷过重提示合并心衰。更复杂的是,患者因阴囊水肿阻碍行动,且存在精神问题,对医务人员有抵触情绪,甚至有自我伤害倾向,给诊疗带来多重挑战。
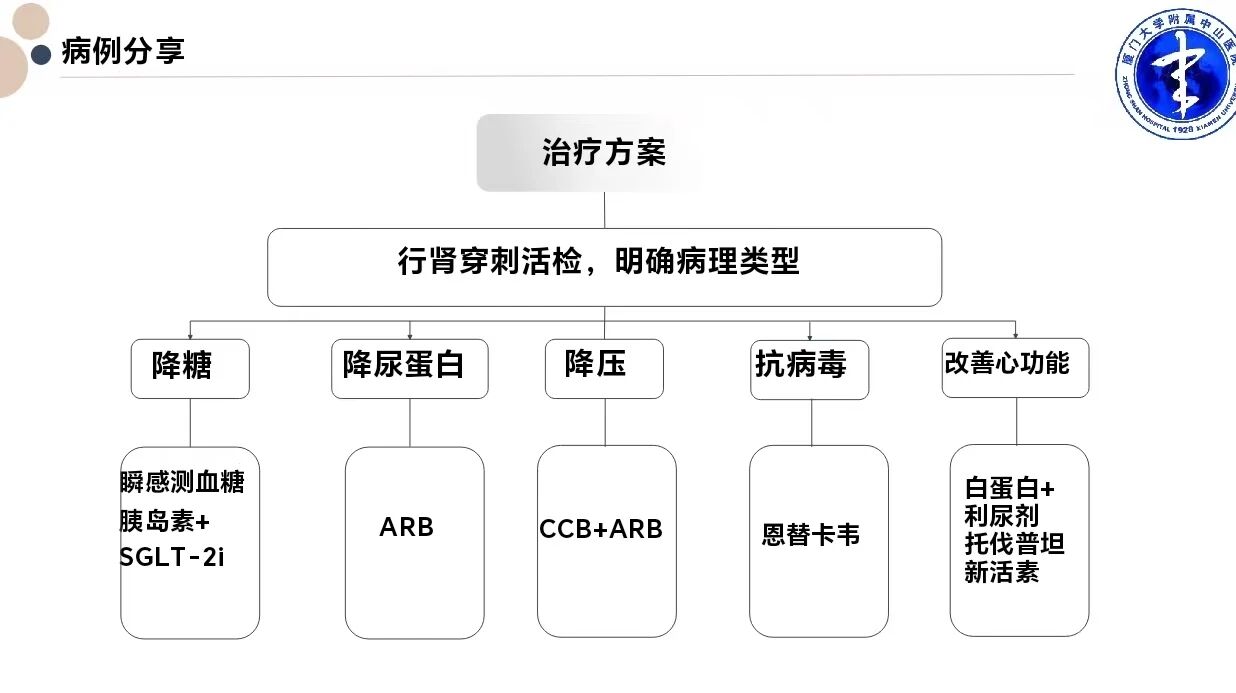
图3 该病例的初始治疗方案
肾内科团队首先启动多学科评估,排除血液系统疾病后,通过肾穿刺活检明确诊断为: 结节性糖尿病肾小球硬化症(III级)合并乙肝病毒相关性肾炎。治疗初期采用降压、降糖、抗病毒、利尿等综合方案,同时启用新药非奈利酮联合 SGLT2 抑制剂、RASi治疗,患者蛋白尿显著下降,即便治疗期间遭遇新冠感染,疗效仍保持稳定。
然而,患者在病情好转后自行停药并中断随访,半年后因恶性高血压、肾功能恶化、中度贫血再次入院。此次治疗创新性引入中医科介入,通过中西医结合利尿方案改善心衰,避免了透析。但疾病进展已不可逆。半年后患者第三次入院时出现顽固性高血压、大量胸腔积液、慢性心力衰竭等严重并发症,最终需接受CRRT并转为为维持性血液透析(MHD)治疗。
该病例深刻揭示:CKD与心血管疾病、代谢疾病的进展相互交织,单一科室诊疗难以覆盖全部需求,而患者依从性、多系统疾病交互影响等因素,均需通过多学科协作才能有效应对。
厦门模式:
从MDT到三师共管的CKM共管体系
面对慢病管理的复杂挑战,厦门自 2017 年启动慢性肾脏病管理团队建设,打造“社区-三甲医院”双向转诊、三师共管的创新模式,形成全域协同的慢病管理网络。
1. 核心架构:多主体协同联动
管理团队由三甲医院肾内科医生、社区全科医生、卫教室营养师及专科护士组成,明确分工协作:
①三甲医院:承担复杂病例诊疗、肾穿刺活检等精准评估、多学科会诊及重症救治;
②社区卫生服务中心:负责高血压、糖尿病、早期CKD患者的日常监测、基础干预及筛查转诊;
③跨机构协同:通过统一电子系统实现检验检查同质化、双向转诊信息化,确保诊疗连续性。
该模式最初由单家医院发起,后联合厦门多家医院,覆盖41家社区卫生服务中心,目前厦门大学附属中山医院肾内科牵头联合21家社区,形成规模化共管网络。
2. 关键举措:破解社区管理痛点
初期推进中,通过不断的与社区进行沟通协调,发现社区医疗存在两大核心痛点:一是对CKD认知不足,部分早期CKD“无人识”,错过了早期干预的机会;二是社区医生对常规检验认知不足,10元即可完成的尿常规筛查常被遗漏。针对这些问题,团队实施系列改进措施:
①分层培训:每月下沉社区开展小讲座,从尿常规、血生化解读入手,明确转诊指征,后期根据社区需求定制培训内容;
②设备升级:推动社区检验检查与三甲医院同质化,解决此前社区医院与三甲医院检查结果存在不一致性的难题;
③系统支撑:建立统一双向转诊平台,社区医生可直接预约三甲医院专科医生,医院端实时接收转诊提醒;
④患教赋能:联合外请专家开展健康讲座,提升患者对慢病规范管理的认知度和依从性。
通过这些改进措施,厦门的社区慢病管理能力实现质的飞跃。目前社区医生已能准确识别蛋白尿、血尿、血肌酐升高等CKD相关异常指标,不再忽视早期信号;同时,社区已常规开展尿常规、尿微量白蛋白/肌酐(ACR)等关键检查,具备基础肾脏疾病相关诊疗能力;形成 “社区筛查 - 三甲诊疗 - 社区随访”的闭环流程,确保患者得到全周期管理。社区作为慢病管理的 “第一道防线”,其能力的提升让更多早期 CKD 患者得到及时干预,有效延缓了疾病进展,减轻了三甲医院的诊疗压力。
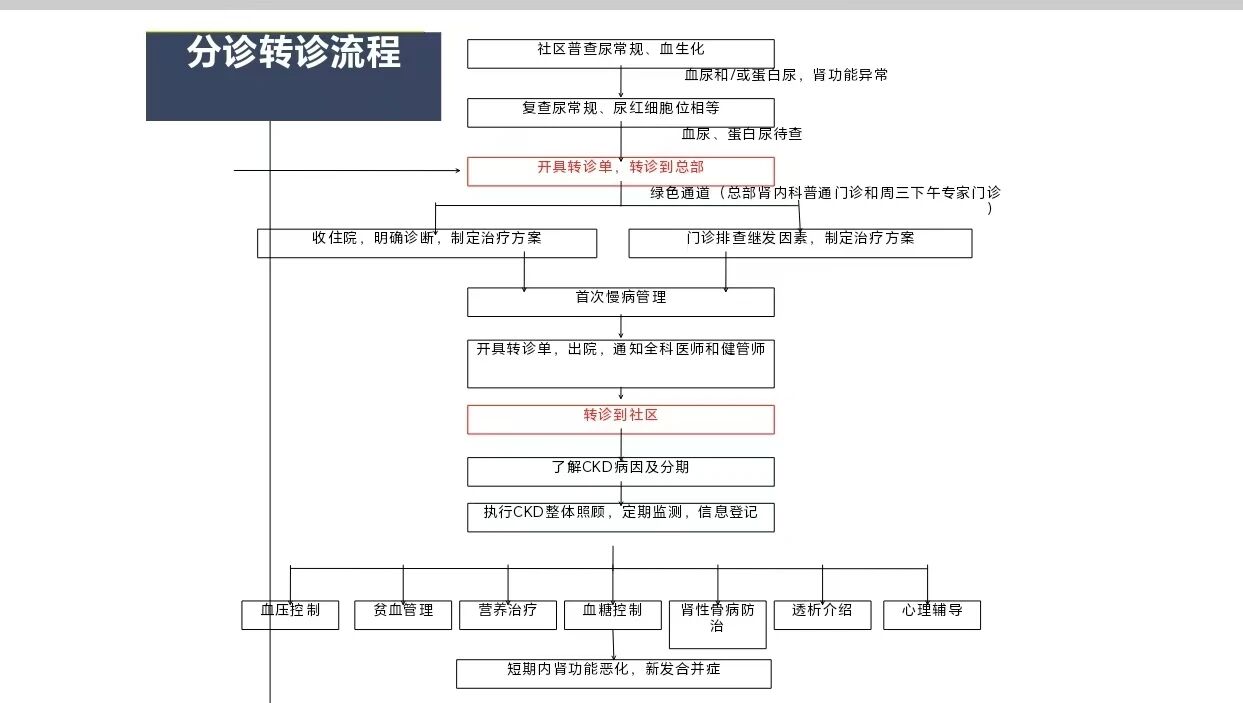
图4 “厦门模式”下CKD患者分诊转诊流程
结语
慢病管理是一场持久战,CKD作为多系统疾病的重要枢纽,其管理模式的创新具有示范意义。厦门的实践证明,通过多学科协作、上下联动、中西医融合,能够有效延缓CKD 进展,降低心血管事件风险,提升患者生活质量。未来,需持续完善社区-医院协同机制,强化科普教育与患者赋能,让更多慢病患者受益于全周期、一体化的健康守护。
参考文献:
1.CE, et al.Circulation. 2023 Nov 14;148(20)1606-1635.
2.Kadowaki T, Maegawa H. 2022 Dec;24(12):2283-2296.
3.Marassi M, Fadini GP. Cardiovasc Diabetol. 2023 Jul 31;22(1):195.
4.Bedo D, Beaudrey T, Florens N. Diagnostics (Basel). 2024;14(5):463.
5.Ndumele CE, et al.Circulation. 2023 Nov 14;148(20)1606-1635.
6.Claudel SE, et al. Cell Metab. 2023 Dec 5;35(12):2104-2106.

我要留言