编者按:
随着社会经济发展与居民生活方式的转变,心血管疾病(CVD)、慢性肾脏病(CKD)及2型糖尿病(T2DM)的发病率呈持续上升态势,已构成我国重大公共卫生挑战。三者常相互并存、彼此影响,形成恶性“心-肾-代谢”三角,显著升高患者不良预后风险。2025年11月28~30日,中国(广西)-东盟心血管学术会议在南宁顺利举办。广西心血管代谢联盟成立暨心血管代谢学术会议上,厦门大学附属心血管病医院心内科戴翠莲教授强调,传统单病种管理模式已难以适配这一复杂临床场景,以患者为中心的综合管理理念应运而生,管理维度也从“心血管代谢(CM)”逐步演进至“心-肾-代谢(CKM)”。

心肾疾病负担沉重,心-肾-代谢轴交互紊乱
心血管疾病负担沉重,风险因素多
我国正面临着日益严峻的CVD挑战。近二十年来,CVD的发病率和死亡率均呈现出令人担忧的上升趋势,至今尚未看到拐点[1];《中国心血管健康与疾病报告2022》的数据显示,我国心血管病现患人数已高达3.3亿,防控形势极为严峻(图1)[2]。
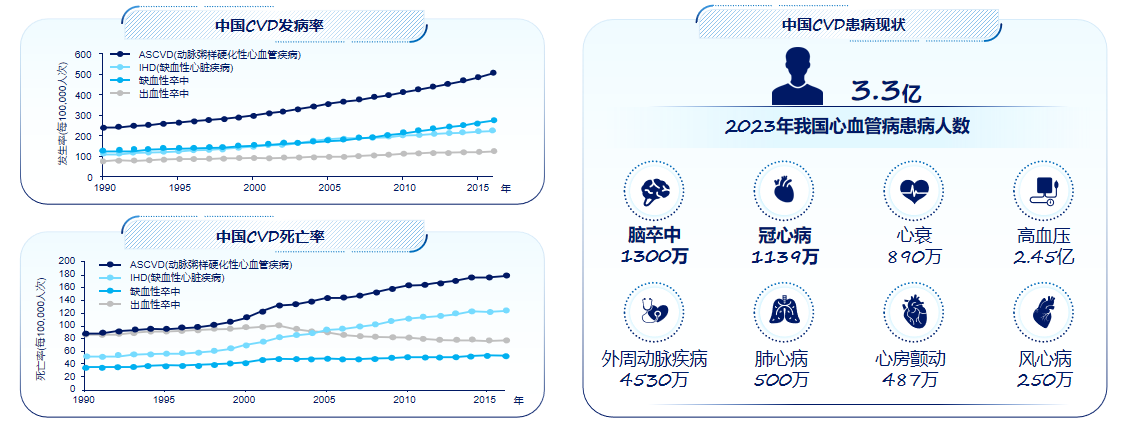
图1. 我国人群CVD发病率变化及患病现状
高血压作为关键的心血管病风险因素,在我国发病率高且随年龄显著升高:2012-2015年调查显示,18岁以上人群高血压患病率已达27.9%。同时,血脂异常问题日益突出,2015年中国成人营养与慢性病监测(CANCDS)调查表明,我国成人的总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、非高密度脂蛋白胆固醇(HDL-C)和甘油三酯(TG)水平均较2002年上升[3]。
心、肾、代谢“铁三角”:相互影响,恶性循环
CVD、CKD、T2DM这三大疾病并非孤立存在,它们之间存在着密切的病理生理联系,常常合并发生,形成一个相互加剧的恶性循环。据统计,我国2021年糖尿病人数已近1.41亿,糖耐量减低人数约1.7亿,空腹血糖受损约2700万,这给心血管事件的预防带来巨大挑战[4]。雪上加霜的是,我国成人慢性肾脏病患者高达8200万[5],而糖尿病是导致CKD的重要病因之一,糖尿病肾病(DKD)在2型糖尿病患者中的发生率可达40%[6]。
这种“心-肾-代谢”的相互关联加重不良预后。研究显示,心力衰竭患者发生CKD的风险是无心衰者的2倍,而CKD患者发生心衰的风险也较无CKD者增加50%。同样,糖尿病患者发生冠心病和心衰的风险分别是无糖尿病者的2~4倍和1.39倍[7]。这种复杂的相互作用,对传统的“分而治之”的专科诊疗模式提出了严峻挑战,迫切需要一种更为整合和全面的管理策略。
综合管理理念:从CM走向CKM时代
2019年3月《美国医学杂志》刊文呼吁建立新的专科——心血管代谢疾病学科,将肥胖、糖耐量异常、高血压、血脂异常等代谢紊乱与心血管疾病作为一个整体进行管理。自此,心血管代谢(CM)综合管理理念走进视野,并迅速在全球范围内得到响应,许多顶尖医疗中心纷纷设立了心血管代谢门诊。我国心血管代谢医学的学术组织不断壮大。
近年来,随着对肾脏在心血管健康中核心作用的认识不断加深,这一理念进一步演进为“心-肾-代谢(CKM)”的理念接踵而至!2023年10月,美国心脏协会(AHA)发布主席建议,正式提出了CKM综合征的概念,将其定义为由肥胖、糖尿病、慢性肾脏病和心血管疾病之间病理生理相互作用导致的全身性疾病,并对CKM的分期及综合管理分别进行了概述(图2)[8]。
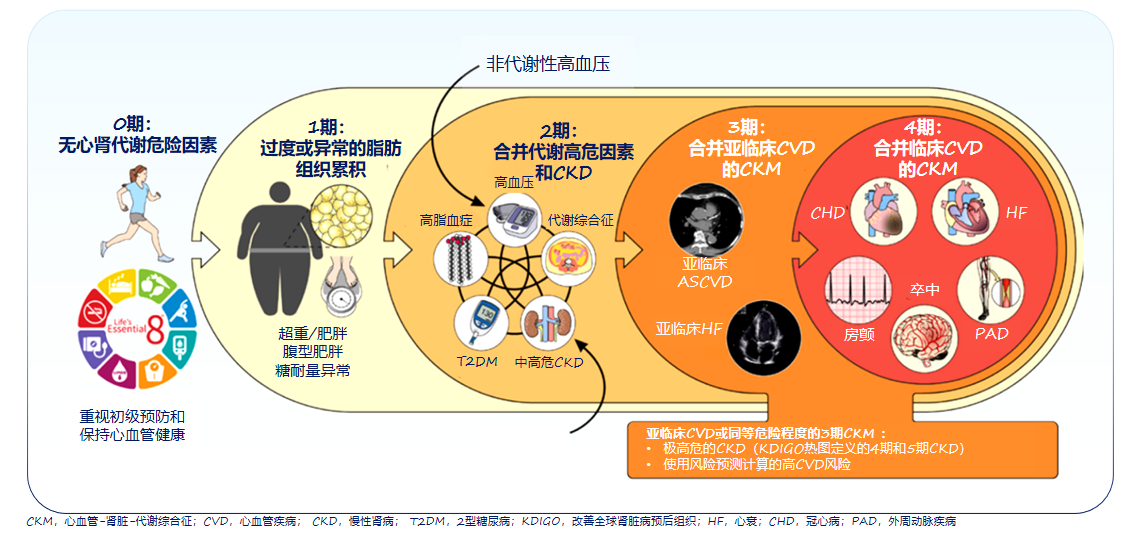
图2. CKM分期模型:强调从预防到治疗的全程管理
在CKM分期模型中,从0期(无风险因素)到4期(已发生临床心血管疾病),为疾病的早期识别、风险分层和干预提供了清晰的路径。为促进心血管健康,强调AHA生命8要素——饮食、体力活动、戒烟(尼古丁暴露)、睡眠健康、体重指数(BMI)、血脂、血糖和血压。这一模型强调,在疾病早期阶段(1-3期)应以预防为主,通过生活方式干预和药物治疗,积极控制肥胖、高血压、高血脂、高血糖等危险因素,延缓或阻止向临床心血管疾病的进展(图3)。

图3. CKM 1-3期的管理策略
对于已经进入4期的患者,则需在标准治疗的基础上,提供更综合、更有针对性的治疗方案,延缓疾病的进展,改善患者的生活质量(图4)。

图4. CKM 4期的管理策略
新型药物助力CKM综合管理
在CKM综合管理的框架下,能够同时干预多个风险因素的药物显得尤为重要。胰高糖素样肽-1受体激动剂(GLP-1RA)、钠-葡萄糖协同转运蛋白2抑制剂(SGLT2i)等具有多重获益,助力CKM的综合管理。
近年来,各大权威指南纷纷提升了GLP-1RA、SGLT2i在心血管和肾脏疾病防治中的地位。《2023ESC糖尿病患者心血管病管理指南》提出对于ASCVD高风险及极高风险的糖尿病患者,推荐应用GLP-1RA和/或SGLT2i[9]。同年,美国心脏协会/心脏病学会/胸科医师/预防心脏病学会/国家脂质协会/预防心血管护士协会(AHA/ACC/ACCP/ASPC/NLA/PCNA)六大学会联合发布慢性冠状动脉疾病患者管理指南,推荐合并糖尿病的慢性冠状动脉疾病患者推荐使用有明确心血管获益的SGLT2i或GLP-1RA,降低主要心血管不良事件(MACE)风险[10]。此外,2022年KDIGO指南也将GLP-1RA等具有心肾获益的药物列为糖尿病合并CKD患者的基础治疗之一,并强调其在改善多重危险因素和延缓肾病进展方面的优势。
结语
心血管、肾脏与代谢性疾病(如糖尿病)共享紧密关联的病理生理机制,其渐进式病理进程以早期代谢-炎症轴激活为核心驱动,相互影响、互为因果并加重终末器官损伤,共同构成CKM——这并非三种疾病的简单叠加,而是一条可被阻断的“疾病进展路线图”。从传统单病种管理到CM管理,再到如今的CKM综合管理新时代,临床实践理念的升级为应对这一重大健康挑战提供了新方向,而早期风险因素干预正是扭转疾病自然病程的关键窗口。以GLP-1RA、SGLT2i为代表的新型药物凭借多重获益,为CKM综合管理注入强劲动力,唯有牢牢把握早期干预机遇、践行科学综合管理策略,方能有效按下疾病进展“暂停键”,将潜在风险转化为临床获益,为患者带来更长久的健康预后。
参考文献
1.Zhao D,et al. Nat Rev Cardiol. 2019, 16(4):203-212.
2.中国循环杂志,2023,38(06):583-612.
3.国家心血管病中心. 中国心血管颊囊与疾病报告[M]. 北京:科学出版社.2021.4.
4.IDF糖尿病地图. https://diabetesatlas.org/data/en/indicators/4/
5.Wang L et al. JAMA Intern Med. 2023 Apr 1;183(4):298-310.
6.Zhang XX et al. J Diabetes Res. 2020 Feb 3;2020:2315607.
7.Marassi M, et al. Cardiovasc Diabetol. 2023;22(1):195.
8.Ndumele CE, Rangaswami J, Chow SL, et al. Circulation. 2023;10.1161/CIR.0000000000001184.
9.Marx N et al.Eur Heart J. 2023 Oct 14;44(39):4043-4140.
10. Salim S Virani, et al, Circulation. 2023 Aug 29; 148(9): e9-e119.

我要留言