编者按
在肥胖已成为全球性公共卫生挑战的今天,单纯依靠生活方式干预往往难以实现长期有效的体重管理。随着对肥胖发病机制的深入理解,药物治疗正成为肥胖综合管理的重要组成部分。作为世界肥胖联盟推动的权威专业认证教育项目,SCOPE大师班致力于提升全球医务人员对肥胖的诊断与治疗能力,系统整合前沿科研进展与临床实践经验,为推动肥胖管理的规范化与科学化提供了重要平台。
在2025年举办的SCOPE大师班上,来自北京大学人民医院内分泌科的罗樱樱教授围绕《肥胖的药物治疗策略》进行了系统阐述,结合中国肥胖诊疗现状与国际最新研究进展,全面分析了当前肥胖药物治疗的机遇与挑战。本文将以此为核心,梳理肥胖药物治疗的科学路径、药物选择依据、多系统获益证据以及未来发展方向,以期为临床实践提供参考。

精准诊断:揭开肥胖的“个性化密码”
现代医学对肥胖的认知已彻底超越了体重秤上的简单数字。肥胖症的诊断依赖于多维度的综合评估。根据《肥胖症诊疗指南(2024年版)》[1],体重指数(BMI)是评估中国成年人群全身性肥胖最核心的指标:当BMI≥28.0 kg/m2时即可诊断为肥胖症,并进一步分级为:轻度肥胖症(28.0≤BMI<32.5)、中度肥胖症(32.5≤BMI<37.5)、重度肥胖症(37.5≤BMI<50.0)和极重度肥胖症(BMI≥50.0)。指南同时指出,腰围和腰臀比是诊断中心性肥胖(腹型肥胖)的关键补充指标,其标准分别为:男性腰围≥90 cm,女性≥85 cm;或男性腰臀比≥0.90,女性≥0.85。由于中心性肥胖与代谢疾病风险关联更紧密,建议临床上将BMI与腰围测量结合使用,以全面评估患者的脂肪含量与分布情况。
指南还建议对肥胖症进行分型,这是制定个体化治疗方案的核心环节,主要从三个维度进行区分。
基于病因,可分为病因难以精确确定、由多因素作用的原发性肥胖症,以及由明确疾病或药物引起的继发性肥胖症。
基于代谢状况,可分为代谢指标正常的代谢健康型肥胖、合并代谢异常的代谢不健康型肥胖,以及同时伴有肌肉减少的肌少性肥胖症。
基于病理生理机制,可分为食量超常的脑饥饿型、胃排空过快的胃肠饥饿型、情绪性进食的情绪饥饿型和基础代谢率偏低的低代谢型[2]。
这种多维度的精细分型,旨在精准识别肥胖的根本驱动因素,为后续的治疗策略选择提供直接依据。
肥胖症的分期更是超越了单纯的体重测量,核心在于评估肥胖相关并发症对健康的实际影响程度,是指导精准治疗的关键工具(见下图1)。其中,埃德蒙顿肥胖分期系统(EOSS)是国际上应用较广的方法,它依据肥胖相关疾病、身体功能受限及精神心理状态三个维度,将肥胖分为0至4期:从无症状(0期)到出现明确的慢性病(如2型糖尿病,2期),直至发生严重器官损害或危及生命的并发症(3~4期)。这一分期系统的核心价值在于,能识别出体重相同但健康风险更高的患者,并据此决定治疗强度。例如,对于已进入3~4期的患者,治疗目标不仅是减重,更侧重于积极管理和逆转严重并发症。简单来说,分期是将诊疗焦点从“体重多重”转向“健康损害多深”,是实现个体化治疗的重要依据。
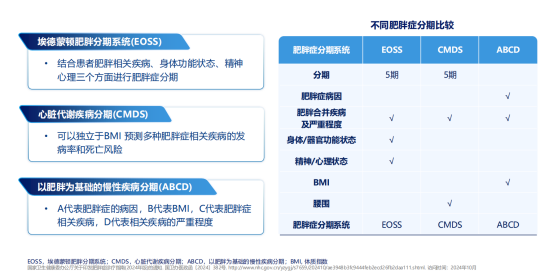
图1. 不同肥胖症分期
总而言之,现代肥胖诊断是以BMI和腰围为基础,通过分型明确个体特点,最终依据分期制定治疗策略的完整临床路径。
药物全景:六大“减重利器”的效能革命
药物治疗需在规范的三个月生活方式干预(医学营养治疗+运动)效果不佳(减重未达初始体重的3%~5%)且患者至少合并一种体重相关疾病(如糖尿病、高血压、脂肪肝、睡眠呼吸暂停等)时启动。启动前必须全面评估,排除禁忌证。治疗中需遵循“低剂量起始、缓慢滴定”原则,并定期随访,动态调整,以实现减重与代谢改善的双重目标。
我国目前已批准的六种减重药物,具有不同的作用机制及适用人群。
01
胃肠道脂肪酶抑制剂:奥利司他
奥利司他作为经典的减重口服药物,通过特异性抑制胃肠道脂肪酶的活性,使食物中约30%的脂肪无法被分解和吸收,从而直接减少热量摄入。其在12~24个月治疗期间可实现平均净体重下降幅度不足5%[3]。
该药具有局部作用特点,几乎不被全身吸收,因此系统性副作用较少。服用时需随餐或餐后一小时内使用,尤其需与含脂肪的膳食同步,以发挥最佳效果。在药物经济学方面,其价格相对经济,适合长期用药。
02
GLP-1受体激动剂
03
多靶点激动剂
替尔泊肽(GCG/GLP-1R)和玛仕度肽(GLP-1R/GIPR)均为多靶点激动剂,通过同时激活两种肠促胰岛素受体,在中枢和外周协同调节食欲、胃排空及能量代谢,实现更显著的减重效果。临床研究证实多靶点激动剂是目前减重疗效最强的药物类别,减重幅度可接近20%,适用于重度肥胖或传统治疗效果不佳的患者。使用时仍需注意胃肠道反应等常见不良反应,并严格遵循相关禁忌证要求。
超越减重:从单一指标改善到全身健康重塑的治疗革命
现代肥胖药物治疗已经完成从单纯体重控制向多系统健康改善的范式转变,这些药物在减重之外展现出令人瞩目的跨系统获益,真正实现了“一次治疗,多重获益”的整合健康管理目标。
01
代谢系统的深度修复
在糖尿病预防领域,利拉鲁肽3.0 mg展现出卓越的保护效果,可将显著降低糖尿病进展的风险[4]。而在糖尿病缓解方面,司美格鲁肽2.4 mg的治疗效果尤为显著——经过52周规范治疗,大部分的糖尿病前期患者的血糖完全恢复正常,这一数据改写了代谢性疾病的管理格局[5]。
02
心血管系统的强化防护
心血管保护作用是现代减重药物的重要突破。具有里程碑意义的SELECT研究证实,司美格鲁肽2.4 mg可将主要不良心血管事件(包括心血管死亡、非致死性心肌梗死和非致死性卒中)的风险降低[6]。而SUMMIT研究进一步显示,替尔泊肽治疗可使心力衰竭事件风险显著下降,为肥胖患者合并心衰患者提供了重要的治疗选择[7]。其他研究也支持其在心衰患者中的应用[8]。
03
肝脏健康的显著改善
在代谢相关脂肪性肝病治疗领域,最新研究数据令人鼓舞。ESSENCE研究表明,司美格鲁肽2.4 mg治疗可使很大比例的代谢相关脂肪性肝炎患者实现组织学上的疾病缓解[9]。而SYNERGY-NASH研究中,替尔泊肽15 mg治疗组的也可显著改善脂肪肝,展现了多靶点药物在肝脏疾病治疗中的优势[10]。玛仕度肽在减少肝脏脂肪含量方面也显示出潜力[11]。
04
呼吸功能的优化提升
针对肥胖常见的合并症——阻塞性睡眠呼吸暂停,SURMOUNT-OSA研究提供了有力证据:替尔泊肽治疗可显著改善夜间呼吸功能,使呼吸暂停低通气指数减少,这一改善幅度具有显著的临床意义[12]。
这一系列突破性证据表明,现代减重药物已经超越了传统体重管理的范畴,成为改善全身代谢健康、预防慢性疾病进展、提升整体生活质量的重要治疗手段。在肥胖治疗从“减重”向“全身健康重塑”转变的过程中,这些药物正在重新定义慢性代谢性疾病管理的标准。

精细化管理:实现长期疗效与安全的临床路径
现代减重药物治疗虽然能够取得显著的减重效果,但临床上常面临两大核心挑战:一是部分患者因无法耐受药物不良反应而提前终止治疗;二是在停止用药后常出现不同程度的体重回升现象。因此,如何有效管理治疗相关不良反应,并建立可持续的体重维持策略,已成为决定长期治疗成败的关键环节。针对这些问题,建立系统化、个体化的精细管理体系,对于实现减重效果的长期稳定维持具有至关重要的意义。
01
不良反应的精细化防控与管理
在肥胖药物治疗过程中,建立系统化的不良反应管理体系是保障治疗安全与长期疗效的基石。临床实践已形成覆盖预防、监测、调整、干预全流程的管理策略。
针对最常见的胃肠道反应,可采取的措施包括:
首先,严格执行“低剂量起始、缓慢滴定”的阶梯式剂量管理,通常每2~4周递增一次剂量;
其次,同步进行膳食行为优化,包括控制单次进食量、选择低脂易消化食物、减慢进食速度以及在餐间饮水;
同时,根据个体反应对用药时间进行灵活调整。若出现明显不适,则需启动“剂量回退”方案,即退回至前一耐受剂量,待适应后再尝试递增。
该体系通过主动、精细的管理,旨在最大化治疗耐受性与安全性,确保长期疗效。此外,在治疗过程中建立包含体重变化、代谢参数、身体成分、不良反应主观感受、心理状态及器官功能指标的全流程监测体系,实现治疗过程的全程追踪与动态调整。
总之,通过这一“预防-监测-调整”三位一体的精细化管理模式,不仅显著提升了治疗的依从性与安全性,更推动肥胖治疗从单纯药物干预向融合医学、营养学、心理学等多学科的系统性健康管理转变。
02
体重反弹的预防策略
真实世界观察数据显示,减重药物停止使用后常伴随不同程度的体重回升。如何减少体重反弹呢?推荐在减重目标达成后,考虑阶梯式减量停药或间歇性维持治疗策略,同时必须持续强化生活方式干预,形成“药物减重+行为巩固”的长期管理模式。其中,定期体重监测与及时干预是预防反弹的关键。
03
特殊人群的个体化考量
肌少性肥胖患者:在减重治疗过程中需特别关注肌肉量的变化。建议定期进行身体成分分析,在减重同时保证充足蛋白质摄入,并结合抗阻训练,避免出现肌肉流失加剧的情况。
伴有精神心理问题患者:需密切监测情绪状态和进食行为变化。部分减重药物可能影响情绪,建议治疗前进行心理状态评估,治疗中定期随访,必要时联合心理或精神专科干预。
结语
现代医学已将肥胖的认知从简单的体重超标,深化为对一种需系统诊治的慢性病的精准管理。其诊疗路径始于一个多维度的精准诊断体系:不仅依据BMI和腰围进行分级与分型,更通过评估病因(原发/继发)、代谢状况(健康/异常)及病理生理机制,并借助埃德蒙顿肥胖分期系统(EOSS)来量化并发症风险,从而将治疗焦点从“减重”转向“管理健康损害”。在此基础上,药物治疗已从辅助减重工具,演进为能同时在代谢、心血管、肝脏等多系统带来明确健康获益的核心治疗手段。未来,随着对新靶点的探索和基于诊断分型的个体化策略的完善,药物治疗将在肥胖的综合管理中扮演愈发关键的角色,为患者提供从精准诊断到全面健康重塑的完整解决方案。
参考文献
1.国家卫生健康委。《肥胖诊断标准(2024年修订版)》
2.Busetto L, et al. A new diagnostic framework for obesity in adults. Nat Med. 2024.
3.Torgerson JS, et al. XENDOS study: orlistat for the prevention of diabetes in obese patients. Diabetes Care. 2004;27:155-161.
4.le Roux CW, et al. SCALE Obesity and Prediabetes trial: liraglutide 3.0 mg and prevention of type 2 diabetes. Lancet. 2017;389:1399-1409.
5.STEP 10 Investigators. Semaglutide 2.4 mg and glycemic normalization in obesity with prediabetes. N Engl J Med. 2024.
6.Lincoff AM, et al. SELECT trial: semaglutide 2.4 mg and cardiovascular outcomes in obesity. N Engl J Med. 2023;389(24):2221-2232.
7.SUMMIT Investigators. Tirzepatide and cardiovascular outcomes in heart failure with obesity (SUMMIT trial). N Engl J Med. 2024.
8.Butler J, et al. Semaglutide for heart failure with preserved ejection fraction (STEP HFpEF and STEP HFpEF-DM trials). Lancet. 2024;403(10437):1635-1648.
9.ESSENCE Investigators. Semaglutide 2.4 mg in MASH with fibrosis (ESSENCE trial). N Engl J Med. 2024.
10.SYNERGY-NASH Investigators. Tirzepatide in MASH (SYNERGY-NASH trial). N Engl J Med. 2024.
11.Ji L, et al. Mazdutide (GLORY-1 trial exploratory analysis) and liver fat content reduction. N Engl J Med. 2025.
12. SURMOUNT-OSA Investigators. Tirzepatide in obstructive sleep apnoea (SURMOUNT-OSA trial). N Engl J Med. 2024.


我要留言