编者按:醛固酮作为肾素-血管紧张素-醛固酮系统(RAAS)的终末效应因子,在高血压的发生、发展及靶器官损害中发挥核心作用。随着对醛固酮病理生理机制研究的不断深入,以醛固酮为靶点的治疗策略已成为突破高血压——尤其是难治性高血压——治疗瓶颈的关键突破口。中华医学会第二十四次介入心脏病学大会(CIT 2026)上,武汉大学人民医院徐红新教授以“基于醛固酮靶点的临床治疗新进展”为题,系统梳理了醛固酮的作用机制、临床意义及新型靶向药物的研究进展。

一、靶点驱动:醛固酮——高血压发生发展的核心机制
01
双重途径:MR与非MR介导的病理损伤
醛固酮的致病作用主要通过盐皮质激素受体(MR)途径与非MR途径双路径实现,二者协同作用,共同驱动高血压进展及靶器官损害(图1)[1-6]。
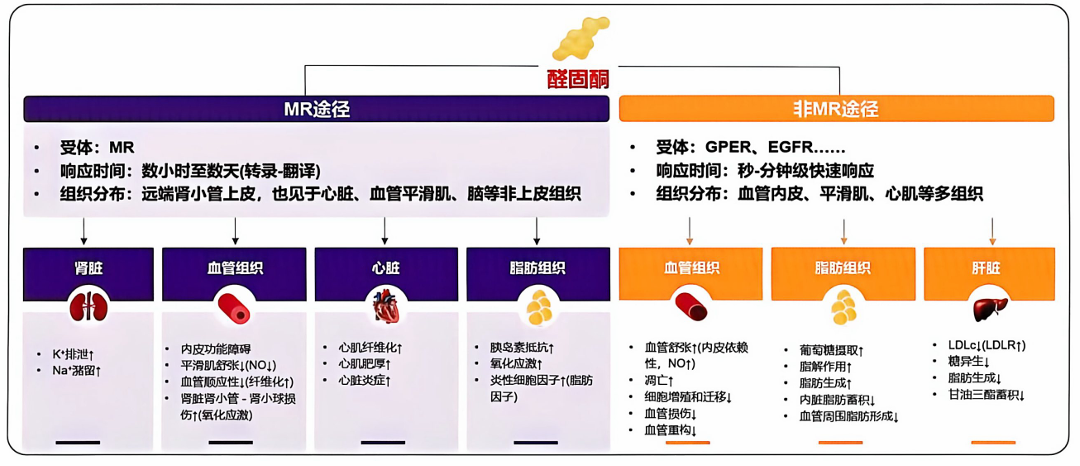
图1. 醛固酮的作用机制
MR途径:醛固酮与MR结合后,经转录-翻译过程发挥效应,响应时间较长(数小时至数天)。MR不仅分布于远端肾小管上皮,还广泛存在于心脏、血管平滑肌、脑等非上皮组织,其核心病理效应包括:促进肾脏排钾潴钠,引发水钠潴留;诱导心肌纤维化与肥厚;加剧血管平滑肌纤维化,降低血管顺应性;推动肾小管-肾小球损伤及氧化应激反应。
非MR途径:通过GPER、EGFR等受体介导,呈现秒至分钟级的快速响应,主要作用于血管内皮、平滑肌及心肌组织。具体效应包括:诱发内皮功能障碍,减少NO释放,削弱平滑肌舒张功能;加剧心脏炎症反应;促进氧化应激及炎性细胞因子释放;干扰脂肪组织代谢,导致内脏脂肪蓄积等。
02
临床关联:醛固酮水平与血压调控的密切关系
大量临床研究证据显示,醛固酮水平与血压升高呈显著正相关,且深刻影响血压昼夜节律。
就基础血压水平而言,动脉粥样硬化多中心纵向队列多种族研究(MESA)纳入948例46~88岁美国成人,结果显示基线血清醛固酮浓度与血压呈显著正相关;即便校正年龄、性别、冠状动脉钙化积分(CAC)、种族、生活方式及生化指标等混杂因素,醛固酮在血压调控中的独立作用仍得到明确验证[7]。
在动态血压与节律方面,针对912名非裔美国人患者的研究发现,醛固酮水平升高与诊室、清醒及睡眠期间舒张压升高显著相关,提示醛固酮参与血压昼夜节律的调节[8]。另一项纳入36例原发性醛固酮增多症(PA)患者的研究则进一步揭示,PA患者的高血浆醛固酮浓度(PAC)与夜间血压下降率呈显著负相关[9]。
综上,醛固酮通过促进肾脏钠水重吸收以增加血容量、增强血管收缩、削弱NO介导的血管舒张、提升外周交感神经张力及促进内皮素释放等多重机制,共同构成高血压发生发展的关键病理生理基础(图2)。
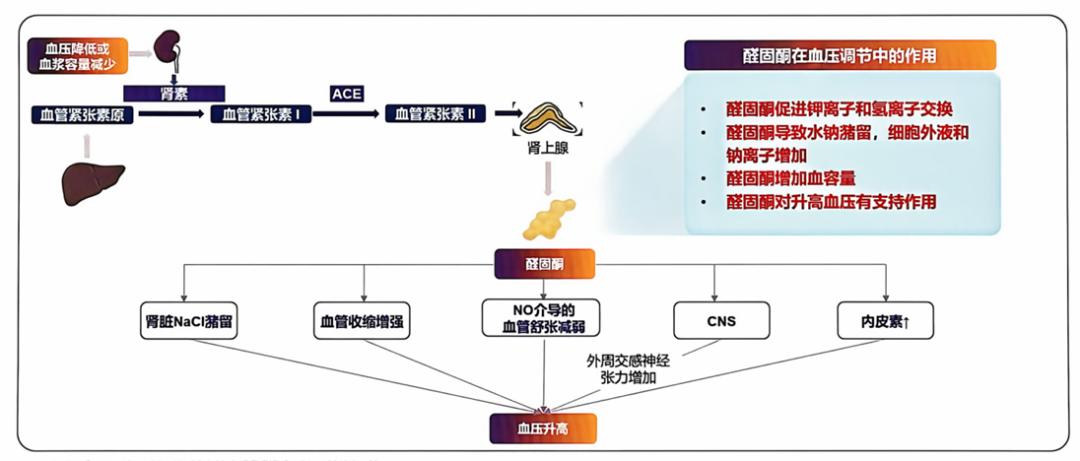
图2. 醛固酮在血压调控中的作用
二、临床困境:醛固酮失调——高血压控制不佳的隐形推手
01
靶器官损害与“醛固酮逃逸”
醛固酮水平升高不仅延长高血压病程,还显著提升靶器官受损风险。一项纳入12 030例丹麦高血压患者的研究(中位随访3.7年)探讨了醛固酮失调(定义为ARR≥27.7 Pmol/mIU)与临床结局的关联。结果显示,随着ARR阈值升高,肾功能快速下降风险骤升(HR由1.49升至2.47);当ARR阈值达225.8 Pmol/mIU时,主要不良心血管事件(MACE)风险显著升高1.19倍(HR:2.19),急性心肌梗死风险升高1.8倍(HR:2.80)[10]。
在一线抗高血压治疗中,“醛固酮逃逸”发生率高达53%[11,12]——长期接受ACEI或ARB治疗的患者,体内醛固酮水平会再度升高,进而削弱降压疗效。一项社区前瞻性队列研究同样发现,随着患者使用降压药物数量增加(0种、1种、2种及≥3种),其醛固酮水平依次上升至4.8、6.4、7.10和7.9 ng/dL[13]。
2
难治性高血压与醛固酮异常
约20%的高血压患者为难治性高血压(RH),而RH患者中醛固酮异常升高的比例显著增加,是RH发生的“幕后推手”。然而,多数高血压患者存在未被识别的醛固酮异常,这类患者往往血压控制不佳,心肾并发症风险显著升高[14]。
03
血压管理现状不容乐观
针对不同人群的高血压药物治疗策略仍存在明显不足。尽管现有多种降压药物可选,且联合用药(含自由联合与单片复方制剂)比例逐年上升,但整体血压控制率仍不尽如人意[15]。血压控制不佳不仅与用药流程不规范相关,还归因于高血压发病机制的异质性(如低肾素型高血压、PA等)。此外,当前降压药物的个体化治疗在依据分子与临床表型选择方面仍显欠缺,尤其是针对醛固酮的靶向药物(如盐皮质激素受体拮抗剂[MRAs]、醛固酮合成抑制剂[ASIs]),其作用机制与临床价值尚未得到足够重视。
PA在高血压患者中并不罕见,但其临床筛查率仍处于极低水平。澳大利亚维多利亚州、瑞典国家患者登记处及加拿大阿尔伯塔省的数据显示,PA筛查率仅为0.09%~0.7%;即便在高风险人群中,RH患者筛查率仅2.1%,低钾血症患者更是低至1.6%[16~18]。鉴于此,2025年美国内分泌协会(TES)临床实践指南明确建议:应对所有高血压患者开展PA筛查,筛查项目包括血浆醛固酮浓度、血浆肾素活性或浓度、醛固酮/肾素比值(ARR)及血钾水平[19]。
三、靶向醛固酮:MRAs与ASIs的临床探索
01
经典基石:盐皮质激素受体拮抗剂(MRAs)
MRAs历经70年发展,已成为治疗难治性高血压与心力衰竭的基石药物。PATHWAY-2研究是一项多中心、随机、交叉对照临床试验,纳入230例难治性高血压患者,结果显示螺内酯的降压效果显著优于α/β受体阻滞剂,其降低家庭收缩压与舒张压的幅度明显超过多沙唑嗪和比索洛尔[20]。另一项纳入24项研究、3458例患者的Meta分析进一步证实,在所有药物及介入治疗方案中,螺内酯是降低难治性高血压患者血压的最有效手段[21]。
在特定人群(如低肾素型高血压患者)中,MRAs的优势更为突出[22]。依普利酮作为高选择性MRA,在难治性高血压治疗中展现出优异疗效。一项前瞻性、随机、开放标签临床试验结果显示,依普利酮可有效降低家庭及诊室血压,且患者耐受性良好[23]。
02
新兴希望:醛固酮合成酶抑制剂(ASIs)
ASIs可特异性抑制肾上腺皮质球状带中的CYP11B2(醛固酮合成酶),从源头上减少醛固酮合成,进而抑制盐皮质激素受体(MR)激活。与MRAs不同,ASIs不影响MR活性;且最新研发的Baxdrostat、Lorundrostat等药物对CYP11B2的抑制选择性显著提升,大幅降低了皮质醇合成受阻的风险。
BaxHTNⅢ期研究结果显示,Baxdrostat对未控制或难治性高血压疗效显著:1mg组与2mg组患者经12周治疗后,坐位收缩压较基线分别下降14.5 mmHg和15.7 mmHg,与安慰剂组的校正差值分别为-8.7 mmHg和-9.8 mmHg(均P<0.001);安全性方面,高血钾(>5.5 mmol/L)发生率为6.1%~11.1%,严重高血钾(>6.0 mmol/L)发生率为2.3%~3%[24]。
简言之,MRAs与ASIs作为两类核心醛固酮靶向药物,临床应用各具特色(图3):MRAs拥有充分的终点事件获益数据(如RALES、EPHESUS研究),临床证据成熟,是治疗基石;ASIs作为新兴药物,目前处于II-III期试验阶段,虽以替代终点数据为主,但在降压幅度及高钾血症风险控制方面展现出潜力,二者有望互补共存。
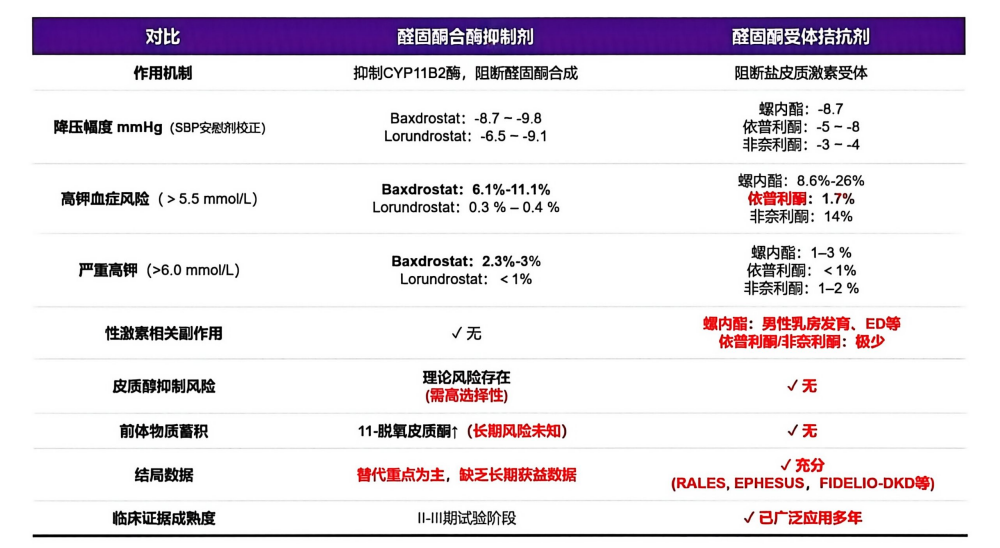
图3. 盐皮质激素受体拮抗剂(MRAs) vs. 醛固酮合成抑制剂(ASIs)
结语
醛固酮分泌过多是高血压难治及心肾损害的关键病理环节。临床实践中需提高对醛固酮异常的认知,遵循最新指南建议,在所有高血压管理中主动筛查,实现早识别、早干预。MRAs与ASIs作为两类核心醛固酮靶向药物,各具特色,有望成为醛固酮驱动型高血压的有效治疗手段,实现互补共存。
参考文献:
2.Brown JM.JAm Heart Assoc.2024:13(7):e030142.
3.Hemidortt MM,eal.HeartFall Rev.27;21):9.
4.SkettO.etal.Phammacol Ther.2006:111(2):495-507.
5.Feldman RD.et al.Can J Cardlol.2023 Dec39(12)1808-1815.
6.Florett F,et al.JAm Coll Cardiol.2025;86(5):354-373.
7.Hypertension. 2020:76(1):113-120.
8.Circulation.2021;143(24):2355-2366.
9.Hypertens Res.2023;46(8):1995-2004.
10.Reimar W, et al.2025 ESC Congress Presentation.
11.BombackAS,etal.Nat ClinPract Nephrol.2007;39):486-92.
12.Imcaoudene,et al. Kidney Medicine,2025,7(8): 101040.
13.Cannone V,et al.Mayo Clin Proc.2018:93(8):980-990.
14.Ann Intern Med.2020;173(1):10-20.
15.Luo X,et al. JClin Hypertens (Greenwich).2024;26(9):1054-1062.
16.Liu et al, JAMA Surgery, 2021.
17.Jaffe G et al, Hypertension,2020.
18.Hundemer GL et al, Hypertension,2022.
19.J Clin Endocrinol Metab.2025;110(9):2453-2495.
20.Lancet.2015;386(10008):2059-2068.
21.CARDIOVASC RES.2024; 120 (1):108-119.
22.Shah SS,et al. J Hum Hypertens 38,383-392 (2024).
23.J Clin Hypretens (Greenwich).2016Dec,18(12):1250-1257.
24.N Engl JMed 2025;393:1363-1374.


(来源:《心肾代谢时讯》编辑部)

我要留言