编者按:
心血管-肾脏-代谢(CKM)综合征概念的提出,意味着慢病管理理念从传统的“单器官思维”向“系统整合思维”发生了根本转变。心血管疾病、慢性肾脏病、2型糖尿病及肥胖不再是孤立的疾病领域,而是通过共享的代谢炎症通路互相影响、形成自我强化的病理网络。
Biomedicines上发表的一篇综述,系统总结了CKM综合征的病理生理机制、现有治疗策略及未来研究方向。从SGLT2抑制剂、GLP-1受体激动剂到非甾体类盐皮质激素受体拮抗剂,再到RNA疗法和人工智能辅助治疗,一个全新的、整合化的治疗图景正逐步展开。

什么是CKM综合征?
CKM综合征的核心定义是:至少存在心血管疾病、慢性肾脏病、2型糖尿病或肥胖中的两种。这一定义并非简单的合并症罗列——它强调三者之间存在双向互动与协同恶化,是一个真正意义上的系统性疾病。
虽然CKM综合征的驱动因素多样,但它们并非孤立存在,而是扎根于共同的病理生理基础:
代谢层面:胰岛素抵抗、高血糖、脂毒性构成代谢紊乱的核心三角;
炎症层面:慢性低度炎症与氧化应激相互放大,形成促炎状态;
神经体液层面:肾素-血管紧张素-醛固酮系统过度激活与交感神经兴奋,推动终末器官损伤。
肥胖可诱发胰岛素抵抗→胰岛素抵抗增加肾脏血流动力学负担→肾功能恶化导致血压难控→高血压加速心血管疾病进展。每一环节既是前一环节的“果”,也是下一环节的“因”,体现了CKM综合征的系统性损害本质。
流行病学数据显示,CKM综合征的发病率正快速上升:在美国,2010年至2019年间,CKM患病率由77.1%增至83.7%。CKM综合征存在多种风险因素,其中年龄是主要的风险因素,60岁以上人群的患病率是35~44岁人群的38.71倍;此外,低教育水平与低收入人群面临更高患病风险。因此,CKM综合征不仅是医学问题,也是社会不平等在健康上的体现。
现有疗法:三大基石重塑治疗格局
过去二十年,以SGLT2抑制剂、GLP-1受体激动剂、盐皮质激素受体拮抗剂(如非奈利酮)为代表的“三大基石”相继崛起,不仅重塑了糖尿病、CKD、心血管疾病的治疗格局,更将治疗目标从症状缓解推进至器官保护的新高度。
01
SGLT2抑制剂:从降糖药到心肾保护剂
SGLT2抑制剂的治疗谱已远远超出最初的降糖适应症。其核心机制包括:
通过恢复管球反馈降低肾小球内压、减轻高滤过损伤的血流动力学效应;
通过渗透性利尿和排钠作用降低心脏前负荷和后负荷的容量调节;
以及减少巨噬细胞活化、降低促炎细胞因子水平的抗炎抗纤维化作用。
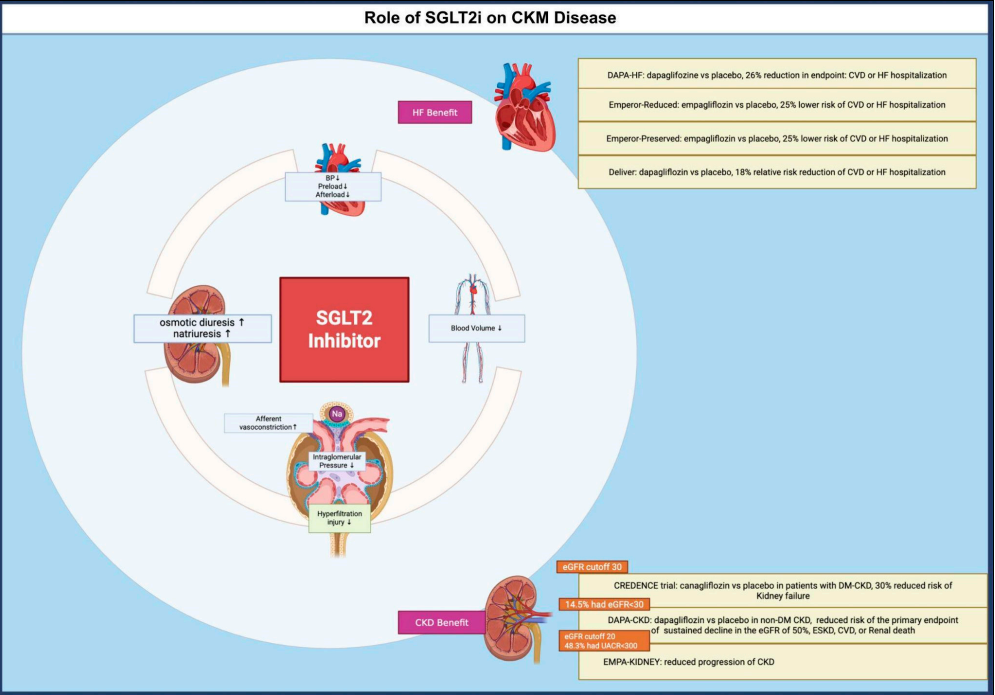
图1.SGLT -2抑制剂在CKM中的作用机制
关键临床试验为这些机制提供了坚实的证据基础:
DAPA-HF试验显示达格列净使心血管死亡或心衰住院的复合终点降低26%,EMPEROR-Reduced试验证实恩格列净使同一终点降低25%,EMPEROR-Preserved试验则在射血分数保留的心衰患者中将主要终点降低21%;
在肾脏保护方面,DAPA-CKD试验表明无论是否合并糖尿病,达格列净均能显著降低肾功能衰退风险,而EMPA-KIDNEY试验进一步将获益人群扩展到eGFR低至20 ml/(min·1.73m2)的晚期CKD患者。
基于这些证据,SGLT2抑制剂已获得AHA、ADA、EASD、ESC、KDIGO等各大指南的认可和推荐。
02
GLP-1受体激动剂:减重、降糖、心血管保护的“三栖明星”
GLP-1受体激动剂的作用机制是多重的:
通过中枢性食欲抑制直接作用于下丘脑、减少能量摄入;
通过延缓胃排空增加饱腹感;通过降低RAGE表达、减轻糖化终产物介导的炎症发挥抗炎效应;
同时还能降低肾小球高滤过、减少白蛋白尿,实现肾脏保护。
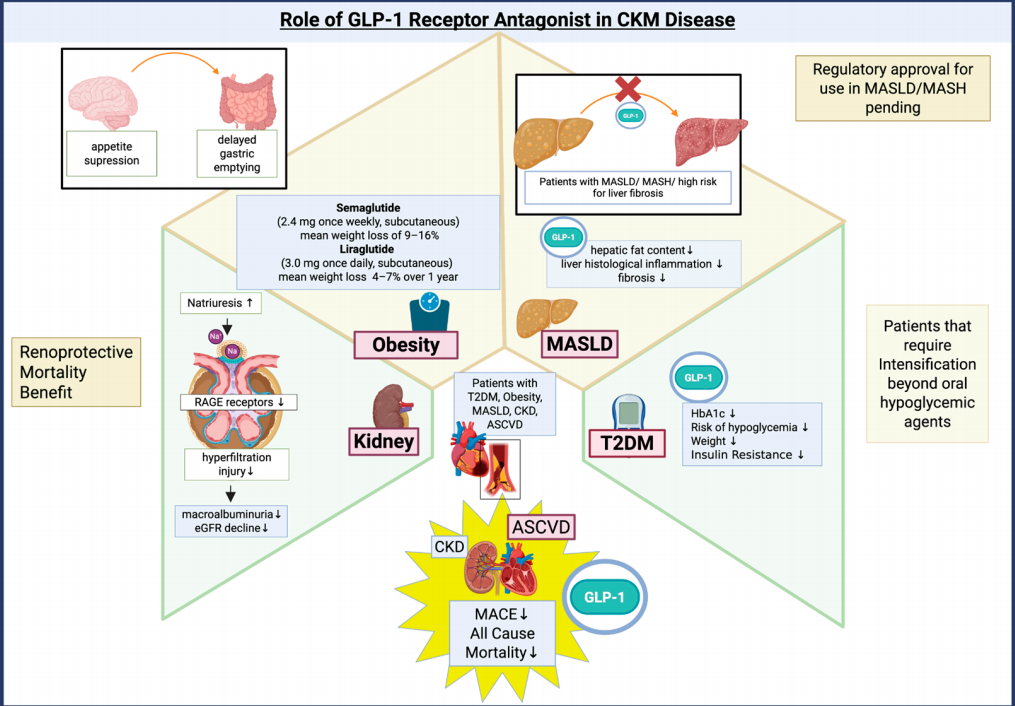
图2.GLP-1受体激动剂在CKM中的作用机制
GLP-1受体激动剂的临床证据同样坚实:
在CKD患者中,复合肾脏结局风险降低15%,全因死亡风险降低23%;
在2型糖尿病患者中,心血管事件风险降低13%,肾脏衰竭风险降低16%;
在肥胖人群中,司美格鲁肽、利拉鲁肽分别可实现9%~16%与4%~7%的体重降幅。
此外,GLP-1受体激动剂在MASLD/MASH领域展现出潜力。多项Ⅱ/Ⅲ期试验显示,这类药物可显著降低肝脏脂肪含量,改善肝脏炎症和纤维化。尽管尚未获批MASH适应症,但其在CKM综合征中的价值已获广泛认可。
03
非奈利酮:新一代MRA的精准打击
非奈利酮是一种非甾体类、高选择性盐皮质激素受体拮抗剂(MRA),其独特优势体现在三个方面:
组织分布均衡,在心肾之间达到更平衡的分布;
抗炎抗纤维化作用比甾体类MRA更强大;
安全性更优,高钾血症风险低于螺内酯,且无激素相关副作用。
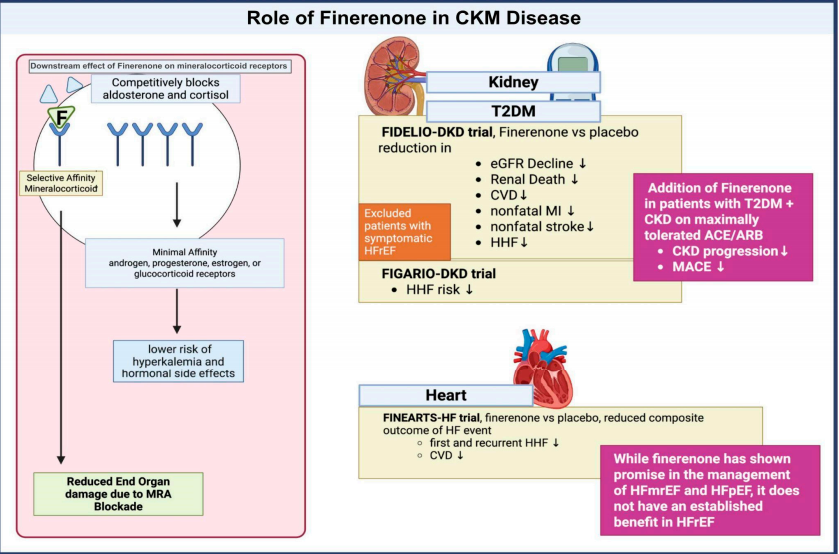
图3.非奈利酮在CKM中的作用机制
关键临床试验证实了其临床价值:
FIDELIO-DKD试验显示,在2型糖尿病合并CKD患者中,非奈利酮使肾脏复合终点降低18%,心血管复合终点降低14%;
FIGARO-DKD试验进一步证实了非奈利酮在更早期CKD患者中的心血管获益;
FINEARTS-HF试验显示,在HFmrEF/HFpEF患者中,非奈利酮使心衰事件和心血管死亡降低16%。
新兴疗法:突破传统靶点
除了上述三大基石药物,多个前沿领域正在快速突破,为CKM综合征的精准管理开辟了新维度。
01
RNA疗法:从“调控蛋白”到“调控基因”
RNA疗法通过靶向mRNA,在源头上调控致病蛋白的合成,代表了一种全新的治疗范式。目前,多个RNA药物已进入临床后期或获批上市:
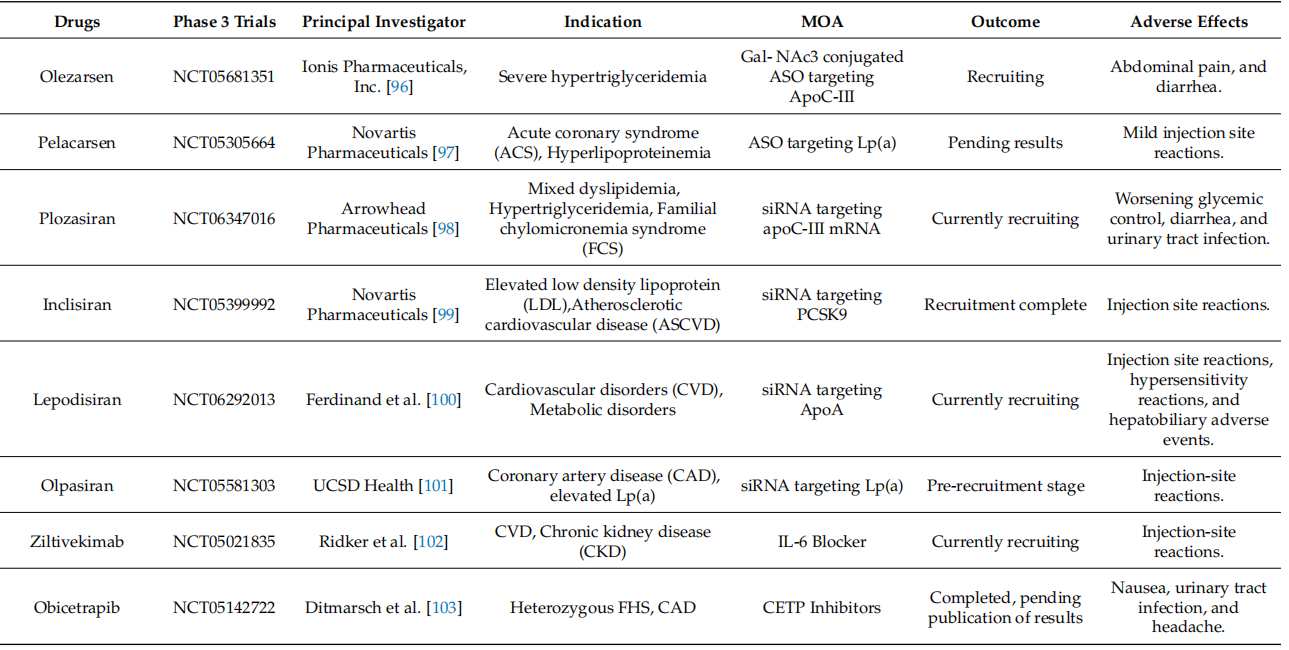
Inclisiran作为靶向PCSK9的siRNA,已获批用于ASCVD患者的LDL-C降低。
Pelacarsen和Olpasiran分别以ASO和siRNA形式靶向Lp(a),预计将于Ⅲ期试验中评估其对心血管事件的影响;
Plozasiran靶向APOC3,用于严重高甘油三酯血症;
Zilebesiran则靶向血管紧张素原,用于高血压治疗。
RNA疗法的核心优势在于给药频率低(每半年或每季度一次)、靶向特异性强、作用持久,有望重塑慢病管理模式。
02
抗炎治疗:靶向IL-6通路
Ziltivekimab是一种靶向IL-6的全人源单克隆抗体。Ⅱ期RESCUE试验显示,其在CKD合并高敏CRP升高的患者中显著降低炎症标志物。
03
CETP抑制剂:复活的老靶点
Obicetrapib通过抑制CETP,升高HDL-C、降低LDL-C。Ⅱ期试验显示,与他汀联用可进一步降低LDL-C达45%。
04
甲状腺激素受体β激动剂:MASLD的突破
Resmetirom是首个获得FDA批准的MASH治疗药物,其作用机制主要包括:增加线粒体脂肪酸摄取和β-氧化,促进线粒体生物发生,同时降低LDL-C和甘油三酯水平。
表1.新型CKM治疗药物一览
未来趋势:从“拓展边界”到“AI赋能”
随着对CKM综合征认识的深化,两个关键趋势正重塑其未来图景:
01
疾病边界的拓展
代谢功能障碍相关脂肪性肝病(MASLD)虽未被正式纳入CKM综合征的定义框架,但其与CKM的紧密联系正日益清晰。
首先,MASLD与CKM共享相同的病理生理土壤,胰岛素抵抗、慢性炎症和氧化应激是共同的驱动引擎。其次,二者在临床上高度共病:MASLD患者中2型糖尿病患病率高达55%,心血管疾病更是其首要死因。更为关键的是,MASLD与CKM之间存在双向促进关系——肝脏脂肪堆积加剧全身代谢紊乱,而CKM的进展又会进一步加重肝脏损伤,形成恶性循环。
因此,将MASLD纳入CKM管理框架,有助于实现更全面的风险分层和更精准的干预决策。
02
技术工具的跃迁
人工智能在CKM管理中的应用正快速拓展,覆盖从风险评估到临床决策的多个环节:
在风险预测方面,AI可整合电子健康档案、实验室数据、影像学和基因组信息,更精准地预测疾病轨迹;
在治疗决策支持方面,AI能基于个体特征提供循证推荐,辅助临床医生制定个性化方案;
在早期预警方面,AI已实现急性肾损伤的早期检测和CKD进展风险因素的识别
在影像诊断方面,AI助力肾脏肿瘤的精准识别,提升诊断效率。
美国心脏协会明确指出,人工智能可借助预测模型与智能算法,为CKM综合征管理提供优化路径与决策支持。
结语:从“分而治之”到“系统整合”
CKM综合征的提出,是慢病管理理念的一项重大革新,心血管、肾脏与代谢疾病已不再是孤立病症,而是相互驱动、彼此关联的系统性病理网络。以SGLT2抑制剂、GLP-1受体激动剂、非奈利酮等为代表的现有疗法和层出不穷的新型干预手段为这一治疗理念提供了坚实支撑。从“分而治之”到“系统整合”,从“多病共治”到“一人一策”,CKM的治疗正朝着多靶点协同、全周期防控、个体化精准管理的方向不断迈进,真正以整体医学视角破解心肾代谢共病的复杂难题。
参考文献:
Bharaj IS, Brar A et al. Contemporary and Emerging Therapeutics in Cardiovascular-Kidney-Metabolic (CKM) Syndrome: In Memory of Professor Akira Endo. Biomedicines. 2025 Sep 8;13(9):2192.


(来源:《心肾代谢时讯》编辑部)

我要留言