编者按:
随着代谢相关脂肪性肝病(MASLD,原称NAFLD)概念的普及,全球约25%~38%的成人被检测出肝脏脂肪变性(即脂肪肝)。这一庞大数字常被解读为“全球三分之一人口患有肝病”,引发了公共卫生领域的广泛关注与担忧。然而,将单纯的肝脏脂肪堆积等同于需要临床干预的“肝病”,是否合理?在线发表于《肝脏病学杂志》(Journal of Hepatology)的一篇权威综述,系统剖析了肝脂肪变性的病理本质、临床意义及管理策略。该综述指出:肝脂肪变性主要是一种代谢风险的标志或表型,而非传统意义上的独立肝病。真正的肝病风险驱动因素是伴随的脂肪性肝炎(MASH)和肝纤维化。这一区分对指导精准筛查、合理分配医疗资源以及进行有效的公众沟通至关重要。
一、高流行率背后的“脂肪肝负担悖论”
代谢相关脂肪性肝病(MASLD)全球患病率高达25%~30%,在某些最新调查中甚至达到38%。然而,这巨大的数字背后存在一个关键悖论:绝大多数仅有单纯性肝脂肪变性(即仅有肝细胞脂肪堆积,无炎症、气球样变或纤维化)的个体,并不会进展为具有临床意义的肝病(图1)。真正的肝病风险集中于那些进展为脂肪性肝炎(MASH)和肝纤维化的少数人群。据估计,MASH在普通人群中的患病率约为5%,远低于MASLD的总患病率。一项针对肥胖或2型糖尿病患者的队列研究发现,77%存在脂肪变性,但仅1.5%经活检证实存在进展期纤维化。因此,将肝脂肪变性直接等同于“肝病”,可能夸大了实际的肝脏疾病负担,并模糊了需要干预的高风险人群。
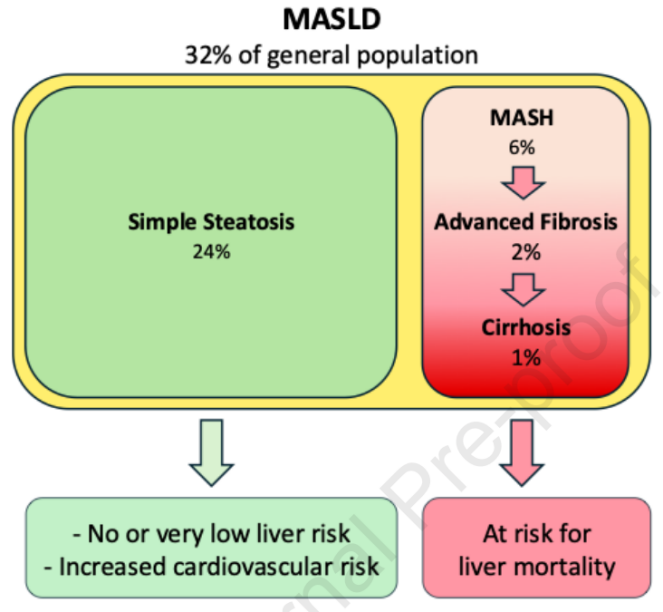
图1. 不同病症的患病率及其在MASLD谱系中的临床影响
二、肝脂肪变性:为风险因素或表型,而非独立肝病
1.病理生理本质:一种适应性反应
肝脂肪变性最常见于代谢功能障碍和/或酒精摄入。从代谢角度看,它是肝脏对能量底物(碳水化合物和游离脂肪酸)过剩的一种适应性反应,通过将多余能量以甘油三酯形式储存,暂时缓冲系统代谢压力,保护其他器官免于脂毒性。酒精则通过改变肝细胞内的氧化还原状态,抑制脂肪酸氧化并促进新生脂肪生成,导致脂质堆积。
2. 临床特征:无症状、可逆、预后异质性——与“真正肝病”的核心区别
无特异性症状与功能障碍:单纯性肝脂肪变性通常无症状,肝功能生化指标正常或仅轻度异常,常为影像学偶然发现。
可逆性特征:关键在于,单纯性肝脂肪变性是可逆且波动的,可通过减肥、改善代谢控制或戒酒而消退。甚至急性酗酒引起的脂肪变也可在戒酒后完全逆转。在肝病终末期(如“燃尽的”MASH),脂肪反而可能消失。因此,它本身并不直接导致肝功能损害或必然进展。而真正的肝脏疾病(如纤维化)需针对性治疗才能阻止进展。
预后差异显著:长期随访显示,单纯性肝脂肪变性患者的肝脏相关死亡率仅为2.7%,远低于MASH患者的17.5%(后者风险升高13倍),其主要死亡原因是心血管疾病和癌症,而非肝脏并发症;
3. 作为代谢风险的“预警信号”
尽管非独立疾病,肝脂肪变性仍是重要的心血管代谢风险标志物。研究表明,其与心血管疾病、2型糖尿病等代谢相关疾病密切相关,但这种关联在调整年龄和糖尿病因素后显著减弱,提示肝脂肪变性主要反映潜在的代谢功能障碍,而非独立的致病因素。因此,发现肝脂肪变性后,临床应优先评估代谢风险(如血糖、血脂、血压),而非直接诊断为“肝病”。
三、肝纤维化:肝脏相关风险的真正驱动因素
1.肝纤维化的病理及临床意义
与脂肪变性不同,肝纤维化是预测所有慢性肝病(包括MASLD)进展为肝硬化、肝衰竭和肝相关死亡的关键组织学标志。研究一致表明,肝相关死亡率随纤维化分期进展呈指数级增长。
低风险人群:无或轻度纤维化(F0/F1期或肝脏硬度值<10 kPa)的患者,肝相关事件发生率极低。
高风险人群:进展期纤维化(F3~F4期或肝脏硬度值>10 kPa)的患者,发生失代偿、肝细胞癌和肝相关死亡的风险显著增高。
重要的是,风险分层独立于脂肪性肝炎的组织学诊断。有里程碑意义的研究发现,若无显著纤维化,即使存在MASH,其死亡风险与单纯脂肪肝相比并无显著增加;而一旦出现纤维化,即使无MASH,患者的死亡风险也显著上升。这表明,纤维化是决定肝脏预后的核心因素,从而确立了纤维化才是需要筛查和干预的核心靶点。
2. 纤维化的风险分层因素
除纤维化分期外,以下因素可独立增加MASLD患者的肝脏不良结局风险:
代谢功能障碍严重程度:2型糖尿病是最强的临床预测因子,内脏肥胖、高血压、血脂异常等代谢综合征组分可进一步升高风险;
其他风险因素:年龄增长(反映疾病持续时间)、男性、过量饮酒(即使在MASLD定义的饮酒阈值内)、遗传背景等;
酒精摄入的混淆作用:20%~40%初始诊断为MASLD的患者存在隐匿性有害饮酒(通过磷脂酰乙醇等生物标志物检测证实),此类患者更易进展为酒精相关肝病(ALD)或代谢-酒精混合性肝病(MetALD),肝脏相关风险显著升高。
四、临床实践与管理策略的转变:聚焦风险分层与精准干预
1.筛查:拒绝“全民筛查”,推行基于风险的精准筛查
临床实践指南不推荐在普通人群中进行广泛的肝脂肪变性筛查。因为针对大多数不会进展的单纯脂肪变性,并无特异性治疗。指南主张采取基于风险的策略:
锁定高危人群:如2型糖尿病、肥胖(尤其是腹型肥胖合并其他心脏代谢风险因素)、代谢综合征患者或持续肝酶异常者。
优先使用无创检测(NITs)评估纤维化:如FIB-4指数、ELF检测或振动控制瞬时弹性成像(VCTE)等工具,替代侵入性肝活检。从高危人群中识别出可能存在显著纤维化(如VCTE >8~10 kPa)的少数个体,即“高风险MASLD”患者,进行进一步评估。
2. 干预策略:分层管理,精准施策
根据MASLD的疾病谱分层,临床管理目标与措施存在明确差异(表1)。
表1. MASLD谱概述,包括诊断定义、临床意义及管理基本原则
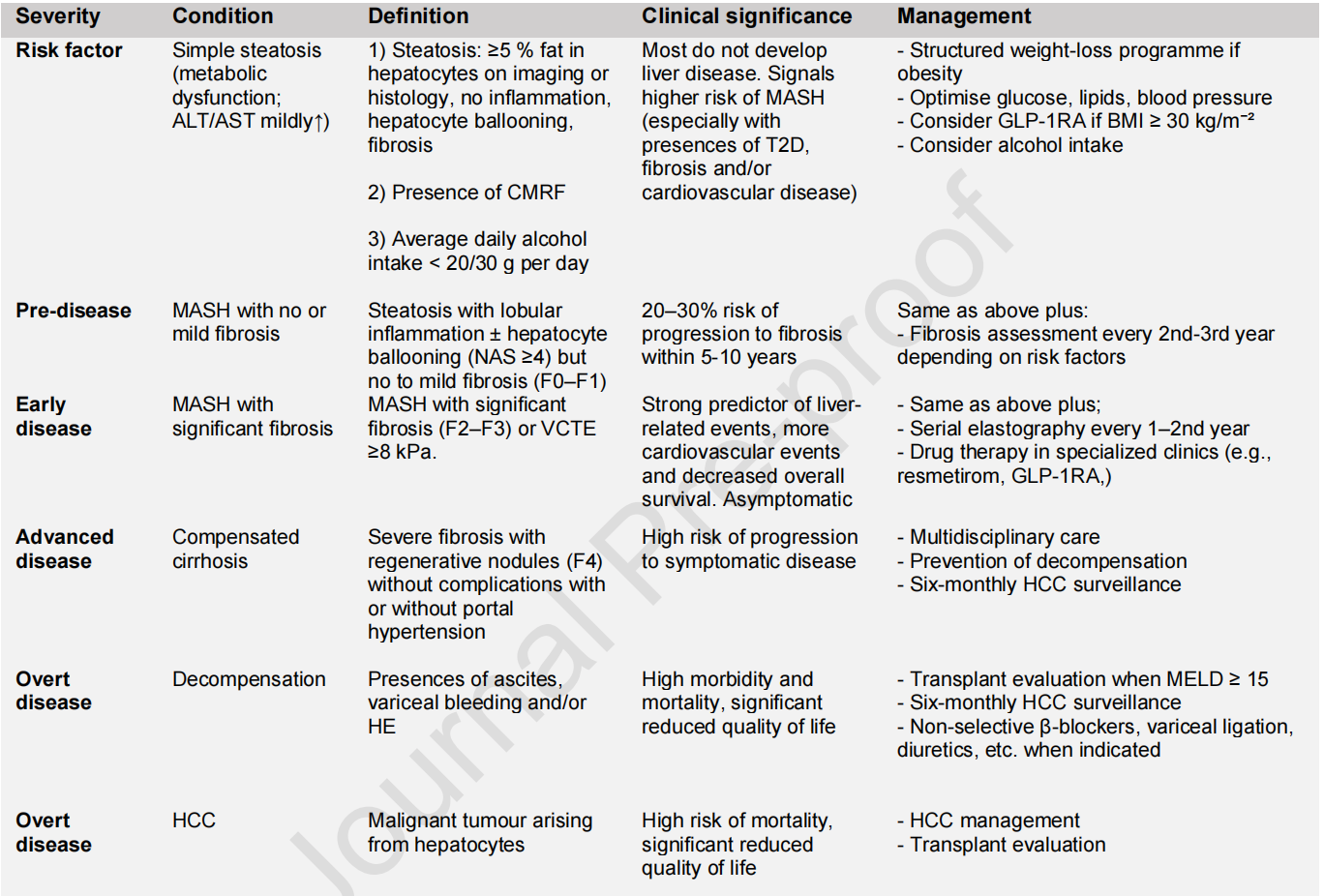
治疗目标在于改善纤维化与MASH,而非单纯消除脂肪。
从药物研发和治疗角度看,单纯性脂肪变性并非直接治疗靶点。目前尚无药物获批或专门用于治疗“良性肝脂肪”。生活方式干预(饮食、运动)的核心目标是改善整体代谢健康,从而间接减少肝脏脂肪。近期获批的首个MASH治疗药物(如resmetirom),其适应证明确针对伴有至少中度纤维化(F2~F3期)的MASH患者,治疗应答的衡量标准是纤维化改善或MASH缓解,而非单纯的肝脂肪减少。
五、公共卫生与沟通策略的启示
将脂肪变性视为重要的流行病学标志物,而非将其等同于进展性或活动性肝病,这对公共卫生政策及脂肪变性肝病的宣教具有重要启示意义。
1.平衡风险警示与科学传播
合理利用患病率数据:MASLD的高患病率应作为推动代谢健康预防策略的“警钟”,聚焦肥胖、缺乏运动、高糖饮食等根本原因制定更全面的预防策略,有助于改善整体代谢健康状况。
准确表述,避免误导:“全球三分之一人口患肝病”等表述易引发公众恐慌,且可能降低医疗系统可信度;宣称“每三名成年人中就有一人患有脂肪肝”有助于提升对更广泛代谢健康危机的认知,推动被广泛认知后引发生活方式干预的政策行动。
2.聚焦核心,分层沟通
更有效的沟通策略应是:
对公众和公共卫生领域:强调肝脂肪变性是代谢健康的重要预警信号,其高流行率反映了肥胖和糖尿病等代谢性疾病的流行程度,应借此推动全社会范围的健康生活方式促进和代谢病预防。
对临床实践和医疗体系:聚焦于识别和管理高风险MASLD(即存在显著纤维化的患者)。应明确指出,这部分需要肝病专科干预的人群,在普通人群中占比可能仅为2%~3%(在高危人群如糖尿病患者中约为5%~10%),远低于脂肪变性的总体患病率。资源应集中于这部分真正面临肝病进展风险的人群。
结论
肝脂肪变性最好被理解为一种常见的代谢表型和风险标志,而非传统意义上需要诊断标签的独立肝病。这一区分并非语义游戏,而是具有重要的临床和实践意义。它指引我们将注意力集中在MASLD谱系中真正具有临床意义的部分——肝纤维化,后者应成为筛查和治疗策略的基石。
将普遍存在的肝脂肪变性过度医疗化为“肝病”,犹如讲述“皇帝的新衣”,宣称了一种在大多数情况下并非真正肝病或未必带来肝病风险的“疾病”大流行。我们的责任是确保定义和信息传递基于临床现实:肝脂肪变性是代谢功能障碍的相关标志,而肝纤维化才是决定预后的关键。以此为基础,我们才能保持专业信誉,避免不必要的恐慌或自满,并最终更好地服务患者。
来源:Krag A, Tacke F, Israelsen M, Younossi ZM, Is liver steatosis a disease or the emperor’s new clothes, Journal of Hepatology, https://doi.org/10.1016/j.jhep.2025.12.026.



我要留言